GÃY ỐNG THÔNG TĨNH MẠCH NGOẠI VI DO CẮT VÔ TÌNH BẰNG KÉO: BÀI HỌC TỪ HAI CA BỆNH VÀ TẦM QUAN TRỌNG CỦA PHẢN ỨNG LÂM SÀNG NGAY LẬP TỨC
TÓM TẮT
Bối cảnh: Gãy catheter tĩnh mạch ngoại vi (PIVC) là một biến chứng hiếm gặp nhưng có khả năng gây hậu quả nghiêm trọng.
Mặc dù theo truyền thống, nguyên nhân được cho là do lỗi kỹ thuật khi đặt catheter—chẳng hạn như việc cắm lại kim gây đứt ống thông—nhưng gãy catheter do y khoa trong quá trình rút catheter vẫn chưa được ghi nhận. Báo cáo này mô tả một cơ chế gãy PIVC chưa từng có tiền lệ do vô tình bị cắt đứt bằng kéo và đánh giá tác động của phản ứng lâm sàng tức thời đối với kết quả điều trị của bệnh nhân.
Trình bày ca bệnh:
• Ca 1: Một bệnh nhân nam 86 tuổi bị đứt catheter PIVC trong quá trình rút catheter tự chọn bằng kéo. Việc ép tĩnh mạch ngón tay gần ngay lập tức đã thành công trong việc cô lập mảnh vỡ 6 mm, cho phép lấy mảnh vỡ ra bằng phẫu thuật thông qua đường rạch tĩnh mạch cục bộ. Bệnh nhân hồi phục mà không có di chứng.
• Ca 2: Một bệnh nhân nam 40 tuổi bị đứt catheter do y khoa tương tự; tuy nhiên, việc không ép tĩnh mạch ngay lập tức đã dẫn đến sự dịch chuyển của mảnh vỡ. Mặc dù đã thực hiện chụp ảnh đa phương thức (X-quang, siêu âm và CECT) và phẫu thuật thăm dò, mảnh vỡ 5x2 mm vẫn không được lấy ra. Hình ảnh theo dõi xác nhận tắc mạch xa đến một vị trí không xác định, dẫn đến diễn biến lâm sàng kéo dài và không được giải quyết.
Kết luận: Những trường hợp này nhấn mạnh vai trò quyết định của việc tắc mạch thủ công ngay lập tức ở đoạn gần trong việc ngăn ngừa tắc mạch hệ thống do các mảnh vỡ ống thông bị gãy. Kết quả khác biệt rõ rệt cho thấy sự do dự trong chẩn đoán làm tăng đáng kể độ phức tạp của chẩn đoán và thất bại trong phẫu thuật. Hơn nữa, báo cáo này nêu bật một nguy cơ tiềm ẩn nghiêm trọng trong chăm sóc điều dưỡng thường quy, yêu cầu tuyệt đối cấm sử dụng các dụng cụ sắc nhọn trong quá trình tháo ống thông tĩnh mạch ngoại vi và cần thiết lập các thuật toán ứng phó khẩn cấp tiêu chuẩn.
Từ khóa: Gãy ống thông, tắc mạch do y khoa, mở tĩnh mạch, quy trình an toàn điều dưỡng, ép ngón tay.
1. GIỚI THIỆU
Đặt catheter tĩnh mạch ngoại vi (PIVC) vẫn là thủ thuật xâm lấn phổ biến nhất trong thực hành lâm sàng, tạo điều kiện thuận lợi cho việc cung cấp liệu pháp thiết yếu cho hàng triệu bệnh nhân trên toàn thế giới [8]. Mặc dù phổ biến trong lâm sàng, PIVC lại tiềm ẩn tỷ lệ biến chứng cao, với tỷ lệ thất bại lên đến 70% trường hợp [8]. Trong khi các vấn đề cơ học như viêm tĩnh mạch, tắc nghẽn và thoát mạch thường gặp, thì gãy catheter nội mạch là một biến cố bất lợi cực kỳ hiếm gặp nhưng có khả năng gây hậu quả thảm khốc [1, 3–5].
Không giống như catheter tĩnh mạch trung tâm (CVC), nơi gãy thường xảy ra hơn do chiều dài tăng và áp lực tĩnh mạch trung tâm, gãy PIVC thường là do sự cố kỹ thuật trong quá trình đặt catheter—đáng chú ý nhất là việc đưa lại kim dẫn vào ống thông đã được đưa vào một phần, gây ra hiện tượng đứt gãy cấu trúc [1, 4, 6, 7]. Các tài liệu hiện có chủ yếu tập trung vào sự mệt mỏi liên quan đến thiết bị hoặc trình độ kỹ thuật của bác sĩ lâm sàng [1, 4, 5]. Tuy nhiên, hai trường hợp được trình bày ở đây cho thấy một cơ chế do y tế gây ra chưa được ghi nhận trước đây: vô tình cắt đứt bằng kéo trong quá trình tháo băng. Sự khác biệt này chuyển hướng cuộc thảo luận lâm sàng từ kỹ năng kỹ thuật sang các yếu tố con người và việc không tuân thủ quy trình. Những sự cố này nhấn mạnh rằng những rủi ro nghiêm trọng có thể tiềm ẩn trong các nhiệm vụ điều dưỡng thường ngày nếu các nguyên tắc an toàn cơ bản—cụ thể là việc cấm sử dụng các dụng cụ sắc nhọn tại vị trí tiếp cận mạch máu—bị vi phạm [8].
Mục tiêu của báo cáo này là mô tả hai trường hợp trái ngược nhau về gãy PIVC không do kỹ thuật. Bằng cách so sánh các diễn biến lâm sàng khác nhau của chúng, chúng tôi nhằm mục đích cung cấp một khuôn khổ dựa trên bằng chứng cho việc phòng ngừa, chẩn đoán và quản lý ngay lập tức biến chứng hiếm gặp nhưng có thể phòng ngừa này.
2. TRÌNH BÀY CA BỆNH
Đây là một báo cáo ca bệnh mô tả, một nghiên cứu quan sát về hai sự cố hiếm gặp xảy ra tạimột bệnh viện đa khoa cấp tỉnh vào năm 2025. Dữ liệu được thu thập từ hồ sơ bệnh án và được trình bày. Theo trình tự thời gian, bao gồm các sự kiện của sự cố và các quá trình điều trị tiếp theo. Sự đồng ý có hiểu biết đã được lấy từ cả hai bệnh nhân để lập báo cáo này, hoàn toàn tuân thủ các nguyên tắc đạo đức trong y học.
2.1. Trường hợp 1: Hiệu quả của việc nén gần ngay lập tức
Một bệnh nhân nam 86 tuổi có tiền sử bệnh phổi tắc nghẽn mãn tính (COPD) và tăng huyết áp được nhập viện để điều trị kháng sinh đường tĩnh mạch. Một catheter tĩnh mạch ngoại vi (PIVC) cỡ 22 gauge được đặt ở phần ba xa của cẳng tay trái và được lưu giữ trong 50 giờ. Trong quá trình rút catheter theo kế hoạch, nhân viên điều dưỡng đã sử dụng kéo để cắt bỏ băng dính, dẫn đến việc vô tình cắt đứt ống thông catheter. Mảnh vỡ 6 mm ở đầu xa sau đó đã di chuyển vào lòng tĩnh mạch.
Ngay khi nhận ra sự dịch chuyển của mảnh vỡ, điều dưỡng trực đã thực hiện một thao tác quyết định bằng cách nén tĩnh mạch bằng ngón tay ở phía gần vị trí đặt catheter. Sự can thiệp nhanh chóng này đã thành công trong việc cô lập mảnh vỡ, ngăn chặn sự di chuyển lên phía trên.
Sau khi tham khảo ý kiến phẫu thuật, một vết rạch tĩnh mạch cục bộ đã được thực hiện hơi gần vị trí chọc kim ban đầu, dẫn đến việc lấy được mảnh vỡ thành công. Quá trình hậu phẫu diễn ra suôn sẻ; bệnh nhân vẫn ổn định về huyết động và được xuất viện vào ngày thứ 5. Trường hợp này nhấn mạnh tầm quan trọng của việc nhận biết kịp thời biến chứng do y khoa và tắc nghẽn bằng tay ngay lập tức có thể ngăn ngừa các biến chứng tắc mạch nghiêm trọng.

Hình 1: Mảnh ống thông bị đứt (Trường hợp 1)
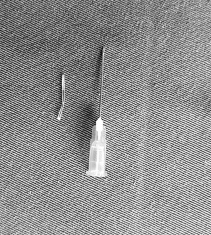
Figure 2: The severed catheter fragment successfully retrieved from the vein (Case 1)
2.2. Trường hợp 2: Hậu quả của việc can thiệp chậm trễ và sự phức tạp trong chẩn đoán
Một bệnh nhân nam 40 tuổi mắc bệnh tiểu đường loại 2 và tăng men gan được nhập viện để truyền dịch qua catheter tĩnh mạch ngoại vi 22-gauge, được đặt ở phần ba dưới của cẳng tay phải.
Sau 53 giờ lưu catheter, ống thông bị cắt đứt do vô tình bằng kéo trong quá trình rút catheter theo kế hoạch. Không giống như Trường hợp 1, việc ép ngón tay ngay lập tức không được thực hiện. Mặc dù sau đó đã băng ép được áp dụng vào phần trên cẳng tay, nhưng cơ hội ban đầu để chẩn đoán tắc nghẽn cục bộ đã bị bỏ lỡ.
Quá trình chẩn đoán gặp nhiều khó khăn. Chụp X-quang ban đầu không có gì bất thường, phù hợp với đặc tính thấu quang của các polyme PIVC tiêu chuẩn. Sau đó, siêu âm tĩnh mạch chi trên bên phải đã xác định được một cục huyết khối cấp tính làm tắc nghẽn hoàn toàn tĩnh mạch đầu cẳng tay giữa, nhưng không cung cấp được bằng chứng siêu âm rõ ràng về dị vật. Một ca phẫu thuật lấy huyết khối khẩn cấp đã được thực hiện; tuy nhiên, mảnh huyết khối vẫn không tìm thấy.
Sau khi chuyển đến một cơ sở y tế tuyến trên, chụp cắt lớp vi tính có thuốc cản quang (CECT/MSCT) đã xác định được một cấu trúc tăng đậm độ kích thước $5 \times 2 \text{mm}$ bên trong lòng tĩnh mạch đầu. Mặc dù vậy, một lần siêu âm lặp lại ngay sau đó và một lần chụp chiếu theo dõi 12 giờ sau đó đều cho kết quả âm tính, cho thấy tắc mạch xa đến một vị trí giải phẫu chưa xác định. Trong suốt thời gian theo dõi, bệnh nhân vẫn ổn định về huyết động mà không có suy hô hấp hoặc suy tuần hoàn. Do việc lấy bỏ không thành công, bệnh nhân cần được theo dõi kéo dài, điều này cho thấy gánh nặng đáng kể về mặt lâm sàng và kinh tế do các mảnh vỡ trong mạch máu không được lấy bỏ.
|
Đặc điểm |
Ca 1 |
Ca 2 |
|
Thông tin bệnh nhân |
Nam, 86 tuổi |
Nam, 40 tuổi |
|
Chẩn đoán |
COPD, tăng huyết áp |
Đái tháo đường type 2, men gan tăng |
|
Thời gian lưu catheter |
50 giờ |
53 giờ |
|
Cơ chế gãy catheter |
Cắt nhầm bằng kéo |
Cắt nhầm bằng kéo |
|
Xử trí điều dưỡng ngay lập tức |
Ép tĩnh mạch đoạn gần ngay lập tức |
Không ép tĩnh mạch ngay lập tức |
|
Phương pháp chẩn đoán |
Siêu âm tĩnh mạch |
X-quang, siêu âm tĩnh mạch, CT mạch (MSCT) |
|
Chiến lược xử trí |
Phẫu thuật mở tĩnh mạch lấy dị vật ngay |
Phẫu thuật thăm dò (không thành công), định vị bằng CT |
|
Kết quả |
Lấy thành công mảnh 6 mm, hồi phục hoàn toàn |
Không lấy được dị vật, mảnh vỡ di chuyển đến vị trí chưa xác định |
|
Thời gian nằm viện sau sự cố |
5 ngày |
Kéo dài do chuyển viện |
3. THẢO LUẬN
3.1. Cơ chế gãy PIVC chưa từng có
Các trường hợp được trình bày ở đây có nguyên nhân khác biệt so với các tài liệu hiện có. Trong khi các trường hợp gãy PIVC thông thường chủ yếu được cho là do sự cố kỹ thuật—cụ thể là việc đưa kim dẫn vào lại ống thông đã được đưa vào một phần [1, 4, 5]—hoặc do mỏi vật liệu do thời gian lưu giữ kéo dài và ứng suất cơ học liên quan đến khớp [5], các trường hợp của chúng tôi giới thiệu một cơ chế chưa từng có: cắt đứt do tai nạn do y tế bằng kéo.
Phát hiện này chuyển hướng cuộc thảo luận lâm sàng từ các vấn đề liên quan đến thiết bị hoặc kỹ năng kỹ thuật sang các yếu tố con người và việc không tuân thủ quy trình. Những sự cố này không phải là triệu chứng của các khiếm khuyết cấu trúc của thiết bị hoặc kỹ năng đặt không đầy đủ; thay vào đó, chúng thể hiện sự vi phạm cơ bản các quy trình an toàn điều dưỡng—cụ thể là chống chỉ định sử dụng các dụng cụ sắc nhọn gần vị trí tiếp cận mạch máu [8]. Những sự cố như vậy cho thấy một điểm yếu nghiêm trọng trong đào tạo lâm sàng, củng cố rằng ngay cả các nhiệm vụ điều dưỡng thường quy cũng tiềm ẩn nguy cơ biến chứng thảm khốc nếu được thực hiện mà không tuân thủ nghiêm ngặt các tiêu chuẩn an toàn đã được thiết lập.
3.2. Kết quả lâm sàng và tầm quan trọng của can thiệp tức thì
Phát hiện quan trọng nhất của báo cáo này nằm ở kết quả khác nhau của hai trường hợp, mà nguyên nhân trực tiếp là do phản ứng lâm sàng tức thì sau sự cố. Trong Trường hợp 1, việc áp dụng nén bằng tay ngay lập tức ở vị trí gần chỗ gãy xương hoạt động như một rào cản sinh lý, vô hiệu hóa các lực huyết động tĩnh mạch mà nếu không sẽ tạo điều kiện cho sự di chuyển xuống phía xa.
Thao tác này—ngăn chặn dòng máu tĩnh mạch phía trên mảnh vỡ—đã cô lập hiệu quả dị vật, cho phép lấy dị vật ra tại chỗ và không gặp biến chứng. Can thiệp như vậy phù hợp với các quy trình cấp cứu đã được thiết lập để giảm thiểu tắc mạch nội mạch [1, 4] và nhấn mạnh tầm quan trọng của "những giây vàng" sau khi gãy xương.
Ngược lại, Trường hợp 2 đóng vai trò như một mô hình cảnh báo về hậu quả liên quan đến sự do dự trong lâm sàng. Việc thiếu phản ứng nén ngay lập tức đã cho phép mảnh vỡ bị cuốn vào
hệ tuần hoàn toàn thân, khiến các nỗ lực tạo áp lực cục bộ sau đó trở nên không hiệu quả. Chuỗi sự kiện tiếp theo—bao gồm phẫu thuật thăm dò thất bại, yêu cầu chụp ảnh chẩn đoán độ phân giải cao và chuyển viện—minh họa cách một sự chậm trễ nhất thời có thể biến một sự cố có thể kiểm soát được thành một vấn đề lâm sàng kéo dài, tốn kém và cuối cùng là không được giải quyết. So sánh này củng cố rằng hành động ban đầu quyết đoán không chỉ quyết định tính khả thi của việc lấy dị vật mà còn giảm thiểu các rủi ro thứ cấp, bao gồm phơi nhiễm bức xạ không cần thiết, thời gian nằm viện kéo dài và gánh nặng tâm lý đối với bệnh nhân.
3.3. Thách thức chẩn đoán và hiệu quả của các phương thức hình ảnh tiên tiến
Quá trình chẩn đoán của Trường hợp 2 nhấn mạnh những hạn chế vốn có của sàng lọc thông thường đối với dị vật nội mạch. Vì hầu hết các dị vật nội mạch (PIVC) được cấu tạo từ các polyme không cản quang, chúng vẫn khó phát hiện trên phim chụp X-quang thông thường—một thách thức được ghi nhận nhất quán trong tài liệu và được khẳng định lại trong các phát hiện của chúng tôi [1, 3, 4]. Điều này đòi hỏi phải chuyển sang các phương thức hình ảnh nhạy hơn. Mặc dù siêu âm tại giường cung cấp phương pháp nhanh chóng, không xâm lấn để hình dung các mạch máu nông, hiệu quả chẩn đoán của nó bị suy giảm đáng kể bởi các yếu tố như kích thước mảnh vỡ nhỏ, sự hình thành huyết khối đồng thời, hoặc sự di chuyển về phía gần, như được minh chứng trong Trường hợp 2. Trong những trường hợp không xác định như vậy, Chụp mạch máu bằng chụp cắt lớp vi tính (CTA/MSCT) nổi lên như một tiêu chuẩn vàng, cung cấp chất lượng hình ảnh vượt trội. độ phân giải không gian và tăng cường độ tương phản cần thiết để xác định vị trí giải phẫu chính xác và loại trừ tắc mạch xa [1, 4].
Bảng 3.2: So sánh các phương thức hình ảnh chẩn đoán dị vật trong ống thông
|
Phương pháp |
Ưu điểm |
Nhược điểm |
Chỉ định |
|
X-quang thường quy |
Phổ biến, chi phí thấp |
Không phát hiện được dị vật không cản quang (như PIVC) |
Hầu như không có giá trị đối với PIVC |
|
Siêu âm mạch máu |
Không xâm lấn, không bức xạ, có thể thực hiện tại giường |
Có thể không xác định được nếu dị vật quá nhỏ hoặc đã di chuyển |
Lựa chọn hàng đầu khi nghi ngờ dị vật nông còn nằm tại chỗ |
|
CT hoặc CT mạch (CT Angiography) |
Định vị chính xác dị vật, không bị ảnh hưởng bởi huyết khối |
Có phơi nhiễm bức xạ, cần thuốc cản quang, chi phí cao |
Tiêu chuẩn vàng để xác định vị trí dị vật đã di chuyển |
3.4. Chiến lược quản lý và các biến chứng tiềm tàng của dị vật còn sót lại
Việc quản lý lâm sàng các dị vật trong mạch máu vẫn còn gây tranh cãi, đặc biệt là đối với các mảnh nhỏ, ở xa. Mặc dù sự đồng thuận hiện tại yêu cầu phải lấy ra để giảm thiểu nguy cơ huyết khối,
nhiễm trùng huyết hoặc thủng tim, nhưng can thiệp tối ưu lại phụ thuộc nghiêm ngặt vào vị trí giải phẫu của mảnh vỡ [1, 3–5]. Mặc dù lấy dị vật bằng phương pháp nội mạch là tiêu chuẩn vàng cho các trường hợp tắc mạch trung tâm, nhưng tính khả thi của nó thường bị hạn chế đối với các đoạn nhỏ, ngoại vi [1]. Trong những trường hợp như vậy, can thiệp phẫu thuật tại chỗ—như đã được chứng minh trong Trường hợp 1—vẫn là một phương pháp rất hiệu quả và dứt khoát, miễn là mảnh vỡ vẫn ở nguyên vị trí.
Ngược lại, việc không lấy được mảnh vỡ trong Trường hợp 2 đặt ra thách thức đối với tính khả thi của chiến lược bảo tồn 'theo dõi cẩn thận'. Bằng chứng từ Dell’Amore et al. xác nhận rằng ngay cả những mảnh PIVC nhỏ, có nguồn gốc ngoại vi cũng có thể gây tắc mạch phổi, biểu hiện dưới dạng các triệu chứng dai dẳng như ho khan và sốt nhẹ [4]. Sự cần thiết cuối cùng phải thực hiện phẫu thuật mở lồng ngực xâm lấn trong báo cáo của họ nhấn mạnh rằng các mảnh còn sót lại ban đầu không có triệu chứng có thể dẫn đến bệnh tật đáng kể sau đó [4]. Do đó, những phát hiện của chúng tôi, phù hợp với các tài liệu hiện có, nhấn mạnh rằng can thiệp ngay lập tức và lấy bỏ dứt điểm là tối quan trọng để ngăn ngừa cả di chứng cấp tính và biến chứng mãn tính [1, 3–5].
Bảng 3.3: So sánh các trường hợp gãy catheter ngoại vi trong tài liệu
|
Đặc điểm |
Báo cáo này (Ca 1) |
Báo cáo này (Ca 2) |
Báo cáo của Adeosun và cs. [1] |
Báo cáo của Dell’Amore và cs. [4] |
Báo cáo của Kumar và cs. [5] |
|
Nguyên nhân |
Cắt nhầm bằng kéo |
Cắt nhầm bằng kéo |
Nhiều lần đưa lại kim vào catheter |
Đưa lại kim |
Không xác định, xảy ra khi rút catheter |
|
Xử trí ngay lập tức |
Ép tĩnh mạch đoạn gần |
Không ép tĩnh mạch ngay |
Không ghi rõ |
Không ghi rõ |
Không ghi rõ |
|
Chẩn đoán ban đầu |
Siêu âm |
X-quang (âm tính), siêu âm |
Siêu âm (âm tính), X-quang (âm tính) |
Siêu âm tĩnh mạch (âm tính) |
X-quang (không kết luận được) |
|
Phương tiện chẩn đoán |
Siêu âm tĩnh mạch |
CT mạch (CT Angiography) |
CT mạch (CT Angiography) |
CT mạch (CT Angiography) |
Siêu âm độ phân giải cao |
|
Xử trí |
Phẫu thuật mở tĩnh mạch nhỏ |
Phẫu thuật thăm dò thất bại, không tìm thấy mảnh vỡ |
Mở tĩnh mạch dưới gây mê toàn thân |
Theo dõi, sau đó mở lồng ngực |
Phẫu thuật lấy dị vật |
|
Kết quả |
Lấy dị vật thành công |
Không lấy được dị vật |
Lấy dị vật thành công |
Lấy dị vật thành công, hồi phục hoàn toàn |
Lấy dị vật thành công |
4. KẾT LUẬN VÀ KHUYẾN NGHỊ
Sự khác biệt về lâm sàng giữa hai trường hợp được trình bày nhấn mạnh một nguyên tắc cơ bản trong an toàn đường tiếp cận mạch máu: kết quả của việc gãy catheter tĩnh mạch ngoại vi (PIVC) ít phụ thuộc vào chính biến chứng mà phụ thuộc nhiều hơn vào phản ứng lâm sàng tức thì. Mặc dù gãy PIVC là một biến cố bất lợi hiếm gặp, nhưng những trường hợp này làm nổi bật một nguy cơ phi kỹ thuật mới nổi—chấn thương cơ học do tai nạn gây ra bởi việc sử dụng các dụng cụ sắc nhọn trong quá trình chăm sóc điều dưỡng thường quy.
Việc lấy ra thành công trong Trường hợp 1, trái ngược với việc can thiệp thất bại và sau đó là tắc mạch trong Trường hợp 2, cung cấp bằng chứng thực nghiệm cho thấy việc nén ngón tay gần ngay lập tức là thao tác quan trọng nhất trong việc ngăn ngừa di chuyển xa và giảm thiểu các di chứng nghiêm trọng. Hơn nữa, những sự cố này cho thấy một khoảng trống nghiêm trọng trong việc tuân thủ quy trình, nhấn mạnh rằng sự an toàn của bệnh nhân phụ thuộc vào việc tuân thủ nghiêm ngặt các giao thức cơ bản—cụ thể là hoàn toàn tránh sử dụng kéo tại các vị trí tiếp cận mạch máu.
Tóm lại, đảm bảo an toàn cho bệnh nhân đòi hỏi một cách tiếp cận kép: tiêu chuẩn hóa nghiêm ngặt các quy trình điều dưỡng cơ bản và việc thực hiện các thuật toán cấp cứu cụ thể cho các biến chứng liên quan đến ống thông. Việc thiết lập một "Văn hóa Công bằng" ưu tiên báo cáo minh bạch, kịp thời về các sự cố suýt xảy ra vẫn là điều cần thiết để thúc đẩy một môi trường chăm sóc sức khỏe bền vững và ngăn ngừa sự tái diễn của các sự cố tương tự có thể phòng ngừa được.
Dựa trên phân tích so sánh các trường hợp này và những thiếu sót hệ thống đã được xác định, các khuyến nghị dựa trên bằng chứng sau đây được đề xuất để tăng cường các giao thức an toàn và tối ưu hóa việc quản lý lâm sàng các biến chứng liên quan đến PIVC:
* Đối với thực hành điều dưỡng
- Tuân thủ quy trình: Tuân thủ nghiêm ngặt các giao thức dựa trên bằng chứng, duy trì chống chỉ định tuyệt đối đối với việc sử dụng kéo hoặc các dụng cụ sắc nhọn để tháo băng tại vị trí tiếp cận mạch máu.
- Kiểm tra tính toàn vẹn sau khi tháo: Thực hiện kiểm tra trực quan một cách có hệ thống đối với mọi ống thông đã được tháo ra. Bất kỳ tổn thương cấu trúc nào hoặc đoạn bị thiếu phải được báo cáo ngay lập tức như một sự cố y tế nghiêm trọng.
- Thao tác huyết động ngay lập tức: Khi nghi ngờ ống thông bị gãy, hãy ấn mạnh ngón tay vào phần gần ngay lập tức. Can thiệp ưu tiên này rất quan trọng để ngăn chặn sự di chuyển của mảnh vỡ
và tạo điều kiện thuận lợi cho việc lấy ra tại chỗ.
- Quy trình chẩn đoán dựa trên bằng chứng: Sử dụng siêu âm tại giường làm phương pháp đầu tiên để định vị bề mặt, chuyển sang chụp mạch CT (MSCT) để lập bản đồ xác định nếu
nghi ngờ di chuyển.
* Đối với các cơ sở chăm sóc sức khỏe
- Tiêu chuẩn hóa thể chế: Thực thi các chương trình đào tạo dựa trên năng lực, trong đó nghiêm cấm rõ ràng các hành vi có rủi ro cao, chẳng hạn như tái sử dụng kim tiêm và sử dụng các dụng cụ không được phê duyệt trong quá trình rút catheter tĩnh mạch ngoại vi (PIVC).
- Nuôi dưỡng "Văn hóa Công bằng": Thúc đẩy môi trường tổ chức ưu tiên báo cáo minh bạch, kịp thời về các sự cố suýt xảy ra. Phân tích nguyên nhân gốc rễ (RCA) của những sự cố này
cần thúc đẩy việc cải tiến an toàn liên tục.
- Triển khai các thuật toán khẩn cấp: Phát triển và phổ biến các quy trình lâm sàng tiêu chuẩn (thuật toán) cho tắc mạch do catheter để đảm bảo phản ứng đồng bộ và nhanh chóng giữa các nhóm đa ngành.
TÀI LIỆU THAM KHẢO
1. Adeosun PO, Abdulazeez AT, Okeke UI, et al. CT-guided retrieval of a fractured intravenous cannula in a toddler: A case report. Afr J Emerg Med 2020:10:277-80.
2. Alsaywid BS, Abdulhaq NM. Guideline on writing a case report. Urol Ann 2019:11:126-31.
3. Arua, et al. Retained Fractured Intravenous Catheter: A Report of Two Cases. Nigerian Journal of Medicine, 2024.
4. Dell'Amore A, Ammari C, Campisi A, et al. Peripheral venous catheter fracture with embolism into the pulmonary artery. J Thorac Dis 2016:8: E1581-4.
5. Karunathilaka, C., Wijesundara, V., Madushanka, N. Intravenous Fracture of a Peripheral Cannula at the Dorsum of the Hand in a Patient Who Used Walking Aids after Surgery. Open Journal of Orthopedics, 2021, 11, 146-152.
6. London Health Sciences Centre. Procedure: Removal of Central Venous Catheters (Jugular, Subclavian and Femoral). https://www.lhsc.on.- ca/critical-care-trauma-centre/proce - dure-removal-of-central-venous-catheters-jugula r-subclavian-and.
7. UCSF Health. Removing Central Lines. https://hospitalhandbook.ucsf.edu/07-removing-central-lines/07-removing-central-lines.
8. York and Scarborough Teaching Hospitals NHS Foundation Trust. Peripherally Inserted Vascular Cannula (PIVC) Guidelines. https://www.yorkhospitals.nhs.uk/seecmsfile/?id=863.
Vu Xuan Phuc
Cardiology Center, Bac Ninh General Hospital No2
Tel: 0356227593; Email: vuphucbn91@gmail.com
Tin mới
-
Khi học phí ngành Y ngày càng tăng cao, nhiều gia đình bắt đầu đối mặt với áp...14/05/2026 16:10
-
Ra mắt Chi hội Điều dưỡng Bệnh viện Đa khoa Tâm Anh Hà Nội: Dấu mốc mới trong phát triển điều dưỡng ngoài công lập
Chiều ngày 12/5/2026, Bệnh viện Đa khoa Tâm Anh Hà Nội đã long trọng tổ chức Lễ kỷ...14/05/2026 09:10 -
Hội nghị khoa học điều dưỡng Tai Mũi Họng 2026: Khơi nguồn cảm hứng, kết nối nhân văn từ cố đô
Ngày 8/5/2026, trong không gian cổ kính và đậm chất thơ của Cố đô Huế, Hội nghị Khoa...14/05/2026 09:46 -
Bệnh viện Tai Mũi Họng Trung ương kỷ niệm Ngày Quốc tế Điều dưỡng 12/5 năm 2026
Ngày 12/5/2026, Bệnh viện Tai Mũi Họng Trung ương đã tổ chức Lễ Kỷ niệm Ngày Quốc tế...14/05/2026 09:57 -
Hưởng ứng Ngày Quốc tế Điều dưỡng 12/5: Thắp sáng ngọn đèn Florence Nightingale – Tự hào tiếp nối sứ mệnh điều dưỡng
Ánh sáng từ những ngọn đèn được nâng niu, truyền đi trong không gian trang nghiêm, mở ra...14/05/2026 08:27 -
Học phí y dược tăng cao: "Giấc mơ áo trắng" trở thành nỗi trăn trở của nhiều phụ huynh
Mỗi mùa tuyển sinh, khi con em đỗ vào ngành Y Dược, nhiều gia đình từng xem đó...13/05/2026 21:57 -
Bùng nổ, kịch tính Hội thi “Rung chuông vàng” Điều dưỡng năm 2026 tại Bệnh viện Nhi Trung ương - Sàn đấu của kiến thức và bản lĩnh
60 điều dưỡng xuất sắc, những câu hỏi gay cấn cùng những màn “cứu trợ” đầy bất ngờ...13/05/2026 20:39 -
Toàn cảnh hoạt động kỷ niệm Ngày Quốc tế Điều dưỡng 12/5 tại các đơn vị y tế
Nhân kỷ niệm Ngày Quốc tế Điều dưỡng (12/5), hàng loạt các cơ sở y tế từ Trung...13/05/2026 18:23 -
Khi trạm y tế trở thành ‘điểm tựa’ của người dân vùng cao
Với mạng lưới y tế thôn bản phủ khắp cùng nhiều hình thức truyền thông linh hoạt, Trạm...13/05/2026 14:25 -
Bùng nổ, kịch tính Hội thi “Rung chuông vàng” Điều dưỡng năm 2026 tại Bệnh viện Nhi Trung ương – Sàn đấu của kiến thức và bản lĩnh
60 điều dưỡng xuất sắc, những câu hỏi gay cấn cùng những màn “cứu trợ” đầy bất ngờ...13/05/2026 10:48 -
Hạnh phúc giản đơn của những điều dưỡng nhi khoa
Phía sau những ca bệnh nặng không chỉ là nỗ lực của bác sĩ mà còn có sự...13/05/2026 10:45 -
ĐIỀU DƯỠNG TÂM ANH CHẠM VÀO NỖI ĐAU BẰNG SỰ TỬ TẾ
Ở Bệnh viện Đa khoa Tâm Anh TP.HCM, bên cạnh đội ngũ bác sĩ luôn sát sao trong...13/05/2026 10:42 -
Bộ Y tế hướng dẫn tổ chức khám sức khỏe định kỳ theo nhóm tuổi, tránh quá tải
Bộ Y tế vừa ban hành hướng dẫn nội dung chuyên môn khám sức khỏe định kỳ cho...13/05/2026 09:16 -
Nữ điều dưỡng Sản Nhi: 'Sau mỗi mũi tiêm, ca trực là trách nhiệm với tính mạng con người'
Đã có những lần tận mắt chứng kiến người bệnh mình chăm sóc không qua khỏi, cảm giác...13/05/2026 09:59