ỨNG DỤNG MÔ HÌNH GIAO TIẾP AIDET TẠI BỆNH VIỆN PHỤ SẢN THANH HÓA NĂM 2025
THÔNG TIN KẾT QUẢ NGHIÊN CỨU CỦA ĐỀ TÀI
1.Thông tin chung
- Tên đề tài : Ứng dụng m ô hình giao tiếp AIDET tại Bệnh viện Phụ sản Thanh Hóa năm 2025
- Chủ nhiệm đề tài : BS CKI Trần Đình Tài
- Thư ký đề tài : ĐD CKI Lê Thị Cẩm Tú
- Thành Viên : BS CKII Mai Quang Trung
ThS Nguyễn Xuân Sang
ThS Lê Thị Quỳnh Nga
ĐDCKI Lê Thị Hợp
ĐDCKI Nguyễn Thanh Nga
CN Phạm Phương Hảo
2. Mục tiêu đề tài
-
Đánh giá hiệu quả giao tiếp của nhân viên y tế trước và sau áp dụng mô hình AIDET tại các khoa lâm sàng Bệnh viện Phụ sản Thanh Hóa năm 2025.
-
Xác định tỷ lệ người bệnh hài lòng về giao tiếp của nhân viên y tế trước và sau áp dụng mô hình AIDET tại các khoa lâm sàng Bệnh viện Phụ sản Thanh Hóa năm 2025
3. Tính mới và sáng tạo
AIDET là một công cụ giao tiếp dựa trên bằng chứng, việc giao tiếp theo mô hình AIDET là kỹ năng cần thiết trong quá trình hành nghề của nhân viên y tế. Hiện nay mô hình này đã được tập huấn và áp dụng tại nhiều cơ sở y tế Việt Nam. Tại Bệnh viện Phụ sản Thanh Hóa tuy đã triển khai mô hình Aidet nhưng hiệu quả thực hành của nhân viên y tế chưa cao và chưa đồng bộ. Đồng thời có nghiên cứu đánh giá hiệu quả của mô hình giao tiếp AIDET đã được tiến hành, tuy nhiên các nghiên cứu thường chỉ tập trung ở đối tượng điều dưỡng. Vì vậy, để lãnh đạo Bệnh viện Phụ sản Thanh Hóa có thể đưa ra được kế hoạch đào tạo liên tục và triển khai áp dụng hiệu quả mô hình AIDET, đề tài nghiên cứu của chúng tôi ko chỉ đánh giá hiệu quả của mô hình trên đối tượng là điều dưỡng mà còn trên Bác sỹ, kỹ thuật viên, hộ sinh viên.
4. Kết quả nghiên cứu của đề tài
Nghiên cứu được thực hiện nhằm đánh giá hiệu quả của can thiệp giáo dục và áp dụng mô hình giao tiếp AIDET đối với thực hành của nhân viên y tế (NVYT) và sự hài lòng của người bệnh tại các khoa lâm sàng Bệnh viện Phụ sản Thanh Hóa.
4.1. Đặc điểm chung của đối tượng nghiên cứu
4.1.1. Đặc điểm nhân khẩu học và công việc:
- Đội ngũ NVYT có kinh nghiệm: Tuổi trung bình là 36,98 ± 6,08 tuổi, đa số có thâm niên công tác trên 5 năm (95,7%).
- Áp lực công việc cao: 100% NVYT phải trực đêm và giao tiếp với trên 10 người bệnh/ngày.
- Rào cản giao tiếp chính: Thiếu sự hợp tác của người bệnh và người nhà (40,2%) và thiếu thời gian giao tiếp (29,3%).
4. 1.2. Đánh giá ban đầu về Hình ảnh NVYT:
Trước can thiệp (T0), tỷ lệ đạt về các tiêu chí hình ảnh NVYT dao động rộng (từ 28,3% đến 91,3%), cho thấy sự thiếu đồng bộ.
4.2. Hiệu quả của ca thiệp đối với thực hành của NVYT
Kết quả nghiên cứu đã chứng minh can thiệp giáo dục có hiệu quả rõ rệt trong việc cải thiện thực hành giao tiếp theo mô hình AIDET, với sự khác biệt có ý nghĩa thống kê (p < 0,001).
|
Chỉ tiêu |
Trước Can thiệp (T0) |
Sau Can thiệp 6 tháng (T2) |
Nhận xét |
|
Tỷ lệ đạt chuẩn chung |
0% |
73,90% |
Tăng mạnh sau can thiệp. |
|
Điểm trung bình thực hành |
2,2±0,76 |
4,65±0,65 |
Cải thiện đáng kể. |
|
Thực hành Bước “Giải thích” |
89,1% |
100% |
Bước đạt tỷ lệ tuyệt đối. |
|
Thực hành Bước “Cảm ơn ” |
8,7% |
77,20% |
Có cải thiện lớn, nhưng vẫn là bước đạt thấp nhất tại T3. |
|
Tỷ lệ đạt chuẩn Hình ảnh |
28,3% → 91,3% |
95,5% → 100% |
Hình ảnh và thái độ chuyên nghiệp được chuẩn hóa gần như tuyệt đối. |
4.3. Hiệu quả của can thiệp đối với sự hài lòng người bệnh
Can thiệp giáo dục và áp dụng AIDET đã làm tăng tỷ lệ hài lòng chung của người bệnh một cách ấn tượng, với sự khác biệt có ý nghĩa thống kê sâu sắc (p <0,001).
|
Nội dung Hài lòng |
Trước Can thiệp (T1) |
Sau Can thiệp 6 tháng (T3) |
Nhận xét |
|
Tỷ lệ Hài lòng chung |
7,60% |
96,70% |
Tăng vượt bậc, khẳng định tác động tích cực của AIDET. |
|
Điểm trung bình Hài lòng |
4,78±1,29 |
9,3±0,76 |
Cải thiện chất lượng dịch vụ. |
|
Hài lòng về Năng lực Chuyên môn |
1,1% |
98,90% |
Tỷ lệ hài lòng cao nhất. |
|
Hài lòng về cách Chào hỏi |
7,6% |
78,20% |
Tỷ lệ hài lòng thấp nhất trong các tiêu chí cụ thể tại T3. |
Kết luận chung: Việc áp dụng mô hình AIDET thông qua can thiệp giáo dục đã thành công trong việc chuẩn hóa hành vi giao tiếp của NVYT, từ đó cải thiện mạnh mẽ mức độ hài lòng của người bệnh tại Bệnh viện Phụ sản Thanh Hóa.
ĐẶT VẤN ĐỀ
Giao tiếp là yếu tố cơ bản của hoạt động con người, giúp thiết lập và duy trì mối quan hệ giữa các cá nhân. Trong chăm sóc y tế, giao tiếp đóng vai trò đặc biệt quan trọng nhất, là cầu nối giữa nhân viên y tế và người bệnh, góp phần nâng cao hiệu quả chăm sóc và sự hài lòng của người bệnh. [1],[2].
Chăm sóc y tế là một ngành dịch vụ đặc biệt. Nhân viên y tế không còn là những người ban ơn, hay những người độc quyền nắm trong tay tính mạng người bệnh. Chăm sóc y tế, hay nói cách khác là dịch vụ y tế, cũng được đánh giá một cách khách quan từ chính ý kiến của người bệnh hoặc từ các tổ chức thẩm định bên ngoài. Sự hài lòng của người bệnh là vấn đề các cơ sở y tế luôn phấn đấu đạt tới mức cao nhất có thể [2].
Tuy nhiên, thực trạng giao tiếp tại các bệnh viện công lập hiện nay vẫn còn gặp nhiều hạn chế. Ở một số đơn vị y tế, NVYT có thể chưa được trang bị đầy đủ các kỹ năng giao tiếp chuyên nghiệp, dễ dẫn đến tình trạng căng thẳng, hiểu lầm và thiếu thông tin từ phía NB. Điều này ảnh hưởng đến trải nghiệm của NB và có thể làm giảm hiệu quả chăm sóc y tế.[3]
Có rất nhiều bằng chứng cho thấy cán bộ y tế có giao tiếp tốt với người bệnh, sẽ đưa ra được những chẩn đoán chính xác và đầy đủ hơn, đồng thời cũng làm cho người bệnh giảm lo lắng và hài lòng hơn. Người bệnh tuân thủ những lời khuyên và tuân thủ theo phác đồ điều trị, dẫn đến tỷ lệ phục hồi và cải thiện về sức khỏe nhiều hơn.[14].
Mô hình giao tiếp AIDET (Acknowledge – Chào hỏi, Introduce – Giới thiệu, Duration – Thời gian, Explanation – Giải thích, Thank You – Cảm ơn) là một phương pháp giao tiếp y tế chuẩn hóa đã được chứng minh hiệu quả tại nhiều quốc gia. Nhiều nghiên cứu trong nước cũng ghi nhận AIDET giúp cải thiện rõ rệt năng lực giao tiếp và sự hài lòng của NB.. Tại Bệnh viện Đa khoa Yên Định, tỷ lệ NVYT thực hiện đúng các tiêu chí AIDET tăng từ 22% lên 96% sau can thiệp, đồng thời mức độ hài lòng của NB tăng từ 42% lên 88% [14]. Nghiên cứu của Nguyễn Thị Minh Hà (2023) cũng cho thấy điểm thực hành giao tiếp của điều dưỡng tăng đáng kể từ 2,2 ± 0,4 lên 6,1 ± 0,6 và sự hài lòng của NB tăng từ 35% lên 82,5% [4].Bệnh viện Phụ sản Thanh Hóa trong những năm gần đây đã triển khai nhiều chương trình đào tạo về kỹ năng giao tiếp ứng xử, bao gồm tập huấn “Thay đổi phong cách, thái độ phục vụ” (2022) và đào tạo trực tuyến giao tiếp theo mô hình AIDET (2023). Tuy nhiên, sau thời gian áp dụng, một số hạn chế vẫn tồn tại như: NB chưa được giải thích đầy đủ, thông tin truyền đạt chưa thống nhất giữa bác sĩ – điều dưỡng – kỹ thuật viên, thời gian giao tiếp chưa hợp lý và mức độ chuẩn hóa chưa cao. Việc thực hiện mô hình AIDET còn phụ thuộc nhiều vào thói quen cá nhân và chưa trở thành quy trình thống nhất trong toàn viện.
Do đó, việc đánh giá hiệu quả ứng dụng mô hình AIDET tại Bệnh viện Phụ sản Thanh Hóa là cần thiết nhằm cải thiện kỹ năng giao tiếp của NVYT và nâng cao mức độ hài lòng của NB. Vì vậy, chúng tôi thực hiện đề tài:
“ Ứng dụng mô hình giao tiếp AIDET tại Bệnh viện Phụ sản Thanh Hóa năm 2025 ” với hai mục tiêu:
- Đánh giá hiệu quả giao tiếp của nhân viên y tế trước và sau áp dụng mô hình AIDET tại các khoa lâm sàng Bệnh viện Phụ sản Thanh Hóa năm 2025.
- Xác định tỷ lệ người bệnh hài lòng về giao tiếp của nhân viên y tế trước và sau áp dụng mô hình AIDET tại các khoa lâm sàng Bệnh viện Phụ sản Thanh Hóa năm 2025.
CHƯƠNG 1: TỔNG QUAN
1.1. Các khái niệm giao tiếp
1.1.1. Giao tiếp
Giao tiếp là yếu tố cơ bản của hoạt động con người, cho phép con người thiết lập, duy trì và tăng cường sự tiếp xúc giữa người với người. Giao tiếp là một trong những yếu tố quan trọng nhất được sử dụng để tạo mối quan hệ giữa người điều dưỡng và người bệnh trong quá trình chăm sóc và điều trị. Giao tiếp xảy ra ở mức độ nội tại, cá nhân hay cộng đồng [1],[2],[3].
- Giao tiếp nội tại chỉ xảy ra trong bản thân một cá thể. Nó là quá trình tự trò chuyện hay tự tranh luận xảy ra thường xuyên và có ý thức. Mục đích của giao tiếp nội tại là quá trình tự nhận thức. Quá trình này có thể giúp nhân viên y tế biểu hiện mình một cách phù hợp với những người xung quanh [1],[2],[3].
- Giao tiếp cá nhân là giao tiếp giữa hai người hoặc trong một nhóm nhỏ, thường là giao tiếp "mặt đối mặt", đây là loại giao tiếp thường gặp nhất trong các tình huống của chăm sóc điều dưỡng. Một giao tiếp cá nhân lành mạnh cho phép chia sẻ các ý kiến, giải quyết các vấn đề, ra quyết định và phát triển nhận thức. [1],[2].
- Giao tiếp cộng đồng là giao tiếp với một nhóm người có số lượng lớn. Phát biểu một bài diễn văn trong một phòng đầy ắp sinh viên hoặc nói với một đám đông về một vấn đề sức khoẻ là các ví dụ về giao tiếp cộng đồng. Một người giao tiếp có sức thuyết phục đòi hỏi phải có các kỹ năng cơ bản bao gồm: phong thái, dáng điệu, cử chỉ, các sắc thái biểu cảm của giọng nói để giúp người nói diễn đạt các ý kiến
Giao tiếp trong y tế là một quá trình tương tác phức tạp, đa chiều, diễn ra giữa nhân viên y tế (NVYT), người bệnh (NB) và người nhà người bệnh. Quá trình này không chỉ bao gồm việc trao đổi thông tin kỹ thuật về chẩn đoán và điều trị (giao tiếp ngôn ngữ) mà còn bao gồm sự trao đổi về cảm xúc, thái độ, và các thông điệp phi ngôn ngữ (cử chỉ, ánh mắt, thái độ, tác phong). Mục đích cốt lõi là thiết
- lập mối quan hệ tin cậy, chia sẻ thông tin chính xác và đưa ra các quyết định chăm sóc chung. [2].
Giao tiếp được xem là trụ cột thứ ba của chất lượng dịch vụ y tế, bên cạnh năng lực chuyên môn và cơ sở vật chất. Vai trò của nó thể hiện trên các khía cạnh:
- Xây dựng lòng tin: Giúp NB và gia đình cảm thấy an toàn, được lắng nghe và tôn trọng, từ đó giảm thiểu sự lo âu.
- Tăng cường tuân thủ điều trị: Khi NB hiểu rõ về tình trạng sức khỏe và kế hoạch điều trị (qua giao tiếp giải thích rõ ràng), họ có xu hướng tuân thủ các chỉ định y khoa cao hơn.
- Phòng ngừa sự cố y khoa: Sự rõ ràng trong giao tiếp là một hàng rào bảo vệ quan trọng, giảm thiểu hiểu lầm và các sai sót liên quan đến việc chuyển giao thông tin.
1.1.2. Giao tiếp trong lĩnh vực sản phụ khoa
Giao tiếp trong lĩnh vực Sản Phụ khoa có những đặc thù riêng biệt, làm tăng tính cấp thiết của việc chuẩn hóa.Các vấn đề liên quan đến sản khoa và phụ khoa thường mang tính riêng tư, tâm lý và văn hóa cao. NVYT cần sự tinh tế, kín đáo và thấu cảm đặc biệt. Việc chăm sóc thường liên quan đến cả mẹ và thai nhi (hoặc người bệnh và người nhà), đòi hỏi giao tiếp cần rõ ràng và đồng nhất thông tin.Tâm lý lo âu: Sản phụ và NB phụ khoa thường ở trạng thái lo âu về sức khỏe thai nhi, đau đẻ, hoặc nguy cơ bệnh lý, khiến họ dễ bị tổn thương và nhạy cảm hơn với thái độ của NVYT
Giao tiếp trong lĩnh vực sản phụ khoa không chỉ là kỹ năng mềm mà là một yếu tố can thiệp lâm sàng. Việc chuẩn hóa giao tiếp theo AIDET là cần thiết để đối phó với những đặc thù tâm lý, đảm bảo tính riêng tư, và cải thiện trải nghiệm của người bệnh, trực tiếp góp phần nâng cao chất lượng dịch vụ và giảm thiểu rủi ro pháp lý
1.1.3. Kỹ năng giao tiếp
Là quá trình sử dụng các phương tiện ngôn ngữ và phi ngôn ngữ để định hướng, điều chỉnh và điều khiển quá trình giao tiếp đạt tới mục đích nhất định [2].
1.2. Các loại hình giao tiếp
Có hai loại hình giao tiếp là giao tiếp bằng lời và giao tiếp không lời. Hai loại giao tiếp này thường kết hợp với nhau trong quá trình giao tiếp. Khi nói, thường biểu lộ bản thân thông qua hành động, ngữ điệu, vẻ mặt và dáng vẻ bề ngoài. Các kiểu giao tiếp này có thể làm cho thông tin được hiểu theo nhiều cách khác nhau. Người điều dưỡng phải hiểu và nắm được các đặc điểm của từng loại giao tiếp [2].
1.2.1. Giao tiếp bằng lời
Giao tiếp bằng lời là giao tiếp thông qua nói hoặc viết. Các từ là các công cụ hoặc ký hiệu được dùng để diễn đạt các ý kiến hay cảm xúc, các phản ứng về tình cảm, mô tả các vật hay sự quan sát, trí nhớ hay các suy luận [2].
Một nhân viên y tế có thể tiếp xúc với rất nhiều người bệnh có trình độ học vấn, sự hiểu biết và ngôn ngữ khác nhau. Để có thể hiểu rõ được thông tin phải sử dụng các cách giao tiếp bằng ngôn ngữ hiệu quả; các từ ngữ phải rõ ràng và phù hợp với mức độ hiểu biết của người bệnh. Nhân viên y tế cũng phải thường xuyên kết hợp chặt chẽ các cử chỉ, điệu bộ để tăng thêm sức thuyết phục cho lời nói. Để giao tiếp bằng lời đạt hiệu quả, phải chú ý các đặc điểm sau [2]:
-
-
-
- Tính trong sáng và súc tích
-
-
Giao tiếp hiệu quả là phải đơn giản, ngắn gọn và trực quan. Từ càng ít thì càng ít nhầm lẫn. Phải nói một cách từ tốn và phát âm rõ ràng, lập lại các phần quan trọng của thông tin, sử dụng các ví dụ minh hoạ dễ hiểu. Cần phải diễn đạt sao cho càng đơn giản càng tốt [2].
-
-
-
- Giọng nói, cách nói, cách viết
-
-
- Nên sử dụng các từ ngữ thông thường mà người bệnh có thể hiểu được
- Tốc độ: Không nên nói quá nhanh, có các khoảng để nhấn mạnh điểm đặc biệt, cho người nghe có thời gian để nghe và hiểu. Nên nghĩ sẽ nói những gì trước khi nói thì sẽ bảo đảm được tốc độ vừa phải và phù hợp. Có thể hỏi người nghe nếu tốc độ như thế này là quá nhanh hay quá chậm, hoặc có cần lập lại hay không. Không nói quá to, quá nhỏ hay gióng nói mệt mỏi, thều thào, ngắt quãng.
- Ngữ điệu có ảnh hưởng rất lớn đến nghĩa của các thông điệp. Tuỳ theo ngữ điệu một thông điệp có thể biểu lộ sự nhiệt tình, quan tâm, trung thực,... 10 điểm cần tránh trong giao tiếp (theo Gallup 1980): Nói ấp úng, nói lấp (1); Ngắt lời (2); Nguyền rủa (3), Nói tục (4), Nói quá nhỏ/quá to (5), Nói đều đều (6), Dùng các từ đệm (7), Khịt mũi (8), Nói quá nhanh (9), phát âm sai (10) [2].
-
-
- Thời điểm, môi trường giao tiếp
-
-
Thời điểm rất có ý nghĩa trong việc tiếp thu thông tin. Nếu một người bệnh đang đau, không phải là thời điểm thích hợp để giải thích về việc chăm sóc dinh dưỡng. Ngay cả khi thông điệp rõ ràng và súc tích, chọn thời điểm bất lợi cũng cản trở việc nó được tiếp nhận một cách chính xác [2].
-
-
-
- Sự hài hước
-
-
Hài hước là một công cụ rất hữu ích trong việc tăng cường sức khoẻ. Câu thành ngữ: "Cười là liều thuốc tốt nhất" được ứng dụng khi nhân viên y tế dùng hài hước để giúp cho người bệnh thích ứng được với các stress do đau ốm. Việc giải phóng các áp lực tình cảm bằng sự hài hước có thể giúp người bệnh hành động một cách cởi mở và thân thiện hơn [2].
1.2.2. Giao tiếp không lời
Các hành động thường có ý nghĩa hơn từ ngữ. Giao tiếp không lời (giao tiếp phi ngôn ngữ) là giao tiếp mà việc trao đổi thông tin không thông qua các từ ngữ. Cử chỉ và điệu bộ có thể truyền đạt thông tin một cách có ý nghĩa hơn lời nói. Giao tiếp không lời làm tăng thêm khả năng nhận thức của giao tiếp bằng lời [2].
-
-
-
- Trang phục, dáng điệu.
-
-
Ấn tượng về dáng vẻ bề ngoài ảnh hưởng đến phản ứng và nhận thức về một con người. Người ta có thể có được một ấn tượng về người khác chỉ trong vòng 20 giây đến 4 phút và ấn tượng này hầu như dựa trên đánh giá bề ngoài. Tính cách, cách ăn mặc, sự chỉnh tề, đồ trang sức,... cung cấp các đầu mối cho tình trạng sức khoẻ, tình trạng xã hội, nghề nghiệp, tôn giáo, văn hoá và trình độ tự nhận thức của từng con người. Các đặc điểm thể lực, vóc dáng, tình trạng của tóc, màu sắc da, các khiếm khuyết tự nhiên cũng là những yếu tố liên quan đến kết quả của quá trình giao tiếp [2].
Ăn mặc gọn gàng, chỉnh tề có thể tạo lập được lòng tin với người bệnh và việc truyền tải thông tin có thể đạt được như mong đợi. Ngược lại người điều dưỡng tóc tai rối bù, sặc mùi thuốc lá, móng tay móng chân không cắt sạch sẽ, có thể được xem như không có chuyên môn và không được nhìn nhận là nghiêm túc [2].
-
-
-
- Vẻ mặt
-
-
Vẻ mặt rất giàu khả năng biểu cảm. Chỉ cần một sự thay đổi trên vẻ mặt cũng có thể là yếu tố cản trở cho việc giao tiếp. Người bệnh thường theo dõi các biểu hiện nét mặt của người điều dưỡng. Khi người bệnh hỏi "Có phải tôi sắp chết không?", chỉ một sự thay đổi nhẹ trên gương mặt là có thể lộ ra cảm xúc thật của người điều dưỡng và người bệnh có thể cảm nhận được [2].
-
-
-
- Sự tiếp xúc va chạm
-
-
Sự tiếp xúc va chạm là một trong những cách giao tiếp không lời hiệu quả nhất để diễn đạt cảm xúc như sự thoải mái, tình yêu thương, ảnh hưởng, sự bảo vệ, giận dữ, thất vọng, hứng thú,... [2].
1.3. Các yếu tố của quá trình giao tiếp
Giao tiếp bao gồm nhiều yếu tố. Nhận thức được các yếu tố này để có thể tạo mối quan hệ hiệu quả với người bệnh [2].
-
-
- Mục tiêu của buổi giao tiếp
-
Mục tiêu thúc đẩy con người giao tiếp với người khác. Các bên chú ý và cố gắng đạt được mục tiêu [2].
-
-
- Người gửi thông tin
-
Người gửi thông tin hay còn gọi là người mã hoá thông tin là người bắt đầu quá trình giao tiếp. Người gửi các thông tin theo mẫu nhất định để trao đổi và chịu trách nhiệm cho sự chính xác về nội dung và mức độ biểu cảm của thông tin. Vai trò của người gửi có thể thay đổi giữa các người tham gia tại bất cứ thời điểm nào mà thông tin được trao đổi [2].
-
-
- Thông điệp
-
Thông điệp là thông tin được trình bày hay gửi đi bởi người gửi. Thông điệp có thể bằng lời và không lời. Thông điệp có hiệu quả nhất là thông điệp rõ ràng, được sắp xếp hoàn chỉnh và trình bày theo một cách thức quen thuộc với người nhận nó [2].
-
-
- Kênh thông tin
-
Các thông tin được gửi qua một kênh giao tiếp. Kênh là phương tiện chuyển tải thông tin có thể bằng hình ảnh, âm thanh, xúc giác. Nhìn chung, người điều dưỡng càng sử dụng nhiều kênh thông tin thì càng làm cho người bệnh hiểu được rõ ràng hơn. Giao tiếp trực tiếp có thêm hình ảnh, âm thanh, vật liệu… sẽ sinh động hơn [2].
-
-
- Người nhận
-
Người nhận hay còn gọi là người giải mã thông tin là người mà thông tin được gửi tới. Để giao tiếp đạt được hiệu quả, người nhận phải hiểu được và nhận thức được ý nghĩa của thông tin. Thông tin của người gửi có thể trở thành một kích thích đối với người nhận. Nó khiến người nhận giải mã và trả lời thông tin của người gửi [2].
1.4. Các kỹ năng trong giao tiếp
Quy trình giao tiếp là một quá trình mà nhân viên y tế sử dụng các kế hoạch vạch ra trước để tìm hiểu về người bệnh. Quá trình này liên quan đến các kỹ năng đặc thù, vì thế nhân viên y tế phải thông thạo các loại giao tiếp, đặc biệt là giao tiếp phi ngôn ngữ. Mỗi người có một cách tiếp cận khác nhau và mỗi người bệnh đòi hỏi một kỹ năng giao tiếp khác nhau. Nhân viên y tế nên linh động trong việc sử dụng các kỹ năng khi giao tiếp với từng người bệnh [2].
-
-
- Chào hỏi, giới thiệu, tác phong
-
Đây là bước đầu tiên khi giao tiếp với một người bệnh. Nhân viên y tế thường sử dụng các câu chào hỏi để bắt đầu một cuộc nói chuyện với người bệnh, điều này giúp cho việc thiết lập một mối quan hệ thân thiện. Mục tiêu là giúp cho người bệnh cảm thấy thoải mái trong việc chia sẻ thái độ và cảm xúc của mình. Chào hỏi không chỉ bằng lời mà còn cả ánh mắt, nụ cười thân thiện. Tìm cách xưng hô phù hợp. Giới thiệu về mình ngắn gọn và giới thiệu mục tiêu của buổi giao tiếp. Mời người bệnh ngồi và thầy thuốc cũng ngồi khi giao tiếp. Ngồi cùng bên tốt hơn là ngồi sau bàn làm việc. Nhìn thẳng và thân thiện vào mắt người bệnh [2].
-
-
- Chú ý lắng nghe
-
Lắng nghe là một trong những kỹ năng giao tiếp quan trọng nhất. Nó là một phương pháp giao tiếp không lời để biểu lộ sự quan tâm đến các nhu cầu, mối quan tâm và những khó khăn của người bệnh [2].
-
-
- Sự chấp thuận, tin tưởng
-
Chấp thuận là sự sẵn lòng để nghe người khác mà không có nghi ngờ hay không đồng tình. Dĩ nhiên là nhân viên y tế không chấp thuận hay tin tưởng hết mọi phương diện hành động hay bệnh tật của người bệnh mà chỉ cố duy trì mối quan hệ thân thiện với người bệnh. [2].
-
-
- Đặt các câu hỏi liên quan và xác định thông tin
-
Đặt câu hỏi là một phương pháp giao tiếp trực tiếp. Mục đích của nhân viên y tế là thu thập các thông tin có giá trị về người bệnh. Đặt câu hỏi có hiệu quả khi nó
liên quan đến các chủ đề hay mục đích đang được thảo luận và sử dụng các từ ngữ thông thường mà người bệnh có thể hiểu được. Trong suốt quá trình đánh giá tình trạng sức khoẻ của người bệnh, các câu hỏi phải được sắp xếp theo trình tự. Nhân viên y tế không nên hỏi nhiều hơn một câu hỏi một lần và không chuyển sang chủ đề khác cho đến khi chủ đề hiện tại được sáng tỏ, phải chọn lọc các câu hỏi dựa trên các trả lời trước đó của người bệnh để thông tin được tiếp diễn một cách lôgic [2].
1.4.5. Diễn đạt
Diễn đạt là trình bày lại các thông tin của người bệnh theo từ ngữ của nhân viên y tế. Thường các câu diễn đạt lại dùng ít từ ngữ hơn những lời đối tượng đã nói. Thông qua việc diễn đạt lại, nhân viên y tế cho người bệnh thấy thông tin đã được nhận một cách chính xác và đầy đủ [2].
1.4.6. Luôn chú ý trọng tâm của vấn đề
Trọng tâm được định nghĩa là tập trung vào các thông tin chìa khoá và các khái niệm cơ bản của thông tin được gửi. Tập trung loại trừ sự mơ hồ trong giao tiếp bằng cách giới hạn phạm vi thảo luận. Trong việc làm sáng tỏ vấn đề, nhân viên y tế tìm kiếm ý nghĩa của thông tin từ các thông điệp của người bệnh. Nhân viên y tế không sử dụng kỹ năng này nếu nó phá hỏng người bệnh trong khi thảo luận một vấn đề quan trọng. Nhưng nếu cuộc thảo luận tiếp diễn mà không có một thông tin mới nào, hoặc người bệnh bắt đầu lặp lại, thì sự đặt trọng tâm là cần thiết [2].
1.4.7. Đưa ra các nhận xét
Khi giao tiếp, mọi người thường không nhận thức được cách thức mà thông tin của họ được tiếp nhận mà phải thông qua sự phản hồi từ người nhận. Nếu thông điệp bằng lời của người bệnh mâu thuẫn với các hành động của họ, người điều dưỡng có thể làm rõ. Ví dụ: Mặc dù bị sốt nhưng bác lại cảm thấy lạnh và cần đắp chăn? Đưa ra các nhận xét thường dẫn người bệnh đến giao tiếp rõ ràng hơn mà không cần đến tăng cường đặt câu hỏi, trọng tâm, hoặc làm sáng tỏ vấn đề.
Nhân viên y tế không đưa ra các nhận xét làm người bệnh lúng túng hoặc giận dữ. Thậm chí ngay cả khi lời nhận xét được đưa ra với tính chất hài hước, người bệnh cũng có thể trở nên bực tức, cáu giận [2].
1.4.8. Cung cấp thông tin
Khi hai người giao tiếp với nhau, quá trình này hiếm khi xảy ra một chiều. Trong quan hệ với người bệnh, nhân viên y tế thường xuyên cung cấp thông tin cho người bệnh, khuyến khích họ trả lời nhiều hơn. Cung cấp thông tin là một quá trình liên tục theo thời gian không những giúp cho giao tiếp thuận lợi mà còn giúp cho việc tăng cường giáo dục sức khoẻ [2].
1.4.9. Duy trì sự im lặng và kiên trì
Việc sử dụng sự im lặng đòi hỏi kỹ năng và thời gian. Im lặng cho phép người bệnh một cơ hội để giao tiếp nội tại, tổ chức các ý nghĩ và sắp xếp các thông tin, cho người bệnh thời gian để tìm từ ngữ và cảm xúc. Im lặng đặc biệt hữu ích khi người bệnh phải đối mặt với các quyết định khó khăn mà họ không biết chắc phải chia sẻ với nhân viên y tế như thế nào [2].
1.4.10. Thuyết phục (convinicing)
Tất cả mọi sự giao tiếp đều có mục đích, vì vậy cần có khả năng thuyết phục khi giao tiếp. Ví dụ thuyết phục bệnh nhi hoặc người cao tuổi uống thuốc, thuyết phục sản phụ sinh thường (khi có chỉ định…)
1.4.11. Tóm tắt vấn đề
Tóm tắt lại một cách súc tích các ý chính đã được thảo luận, trao đổi. Trước khi buổi giao tiếp mới bắt đầu, nên tóm tắt chủ đề của lần giao tiếp trước.
1.5. Những yếu tố ảnh hưởng đến quá trình giao tiếp
1.5.1. Yếu tố từ người gửi thông tin (thầy thuốc, chủ động trong buổi giao tiếp)
- Đưa ra ý kiến áp đặt
Việc người gửi thông tin đưa ra ý kiến cá nhân mang tính áp đặt có thể làm người nhận thông tin vội vàng quyết định vấn đề khi chưa suy nghĩ thấu đáo.
Thường thì người bệnh cần có một cơ hội để bày tỏ cảm giác của họ. Đưa ra các ý kiến là ngăn cản người bệnh tự tìm các giải pháp cho vấn đề. Thỉnh thoảng, người bệnh có thể yêu cầu sự gợi ý. Chẳng hạn như, khi người bệnh cần phải chọn một chế độ ăn kiêng phù hợp, người điều dưỡng có thể giúp chọn thức ăn đúng. Gợi ý chỉ là đưa ra các chọn lựa cho người bệnh bởi vì quyết định cuối cùng phải là của người bệnh [2].
-
-
-
- Tạo sự yên tâm giả tạo
-
-
Khi một người bệnh đang mắc bệnh nghiêm trọng, người điều dưỡng thường tạo hy vọng cho người bệnh bằng các câu nói như: "Bạn sẽ khoẻ thôi. Không có gì phải lo lắng cả". Khi người bệnh hiểu ra được tính nghiêm trọng của bệnh thì những lời an ủi giả tạo đó có thể làm hạn chế các cuộc đối thoại cởi mở. Các lời an ủi chân thành, đúng lúc sự thực rất quan trọng với người bệnh [2].
-
-
-
- Đặt các câu hỏi tại sao
-
-
Người bệnh thường hiểu câu hỏi "Tại sao" như là việc thầy thuốc kiểm tra họ vì họ nghĩ thầy thuốc đã biết lý do nhưng vẫn hỏi để kiểm tra và như vậy có thể dẫn tới sự tức giận, cảm giác thiếu an toàn và mất tin tưởng.
Nếu người nhân viên y tế muốn có thêm thông tin, có nhiều cách có hiệu quả hơn. Chẳng hạn như thay vì hỏi "Tại sao bạn không tập thể dục?" nhân viên y tế có thể hỏi "Bạn đã không tập thể dục, có vấn đề gì phải không?". Thay vì hỏi "Tại sao bạn lo lắng?" có thể hỏi: "Bạn trông có vẻ buồn. Bạn có muốn nói chuyện không?" [2].
-
-
-
- Thay đổi chủ đề một cách bất hợp lý
-
-
Nhân viên y tế có thể bất chợt dừng việc thảo luận một chủ đề quan trọng với người bệnh bằng cách đổi một chủ đề khác. Đây là một biểu hiện của sự thiếu tôn trọng và thiếu thông cảm [2].
1.5.2. Yếu tố từ người tiếp nhận thông tin (người bệnh)
1.5.2.1. Tuổi và giới tính
Trẻ em học cha mẹ, thầy cô giáo và người thân cách giao tiếp hàng ngày. Người cao tuổi trí nhớ giảm ảnh hưởng đến giao tiếp. Phụ nữ ngày kinh nguyệt có thể thay đổi chút ít tính nết. Phụ nữ giao tiếp nhẹ nhàng, kiên trì hơn nam giới… [2]
1.5.2.2. Năng lực nhận thức và kiến thức
Suy nghĩ, diễn đạt và nhận thức các sự kiện xung quanh của từng cá nhân rất khác nhau. Năng lực nhận thức được tạo thành từ khả năng và kinh nghiệm. Khả năng này có thể trở thành rào cản cho việc giao tiếp. Trẻ em bị các bệnh thiểu năng về tâm thần như bại não, tự kỷ, hội chứng Down có thể có các năng lực khác nhau cho sự phát triển khả năng diễn đạt và ngôn ngữ. Người bệnh tâm thần mất khả năng giao tiếp. Người có bệnh thường trong tâm trạng lo âu nên trong giao tiếp cần chú ý [2].
1.5.2.3. Trạng thái tâm lý
Một người bệnh đang giận dữ sẽ hành động với chỉ dẫn của người điều dưỡng hoàn toàn khác với một người bệnh đang sợ hãi. Tình cảm cũng ảnh hưởng đến năng lực tiếp nhận thông tin. Nhân viên y tế có thể đánh giá trạng thái tình cảm của người bệnh bằng cách quan sát họ trong cách ứng xử giao tiếp với gia đình, thầy thuốc và nhân viên y tế khác. Khi chăm sóc cho người bệnh, nhân viên y tế cũng phải nhận thức được tình cảm của bản thân mình. Điều này có thể làm cho người bệnh giận dữ, thất vọng, buồn chán [2].
1.5.2.4.Văn hoá, dân tộc, ngôn ngữ
Người Mỹ gốc Châu âu thường rất cởi mở và sẵn sàng để thảo luận các vấn đề riêng tư của gia đình, trong khi người Mỹ gốc Latinh, gốc Phi và gốc Châu Á thường từ chối nói về những vấn đề riêng tư và gia đình với người lạ, thậm chí với người điều dưỡng hay thầy thuốc.
Ngôn ngữ khác nhau cũng gây khó khăn cho việc giao tiếp và quan hệ. Khi nhân viên y tế phải chăm sóc cho một người bệnh khác ngôn ngữ, nên có một phiên dịch. Nhân viên y tế có thể học các từ đơn giản như là nước, đau, phòng vệ sinh để có thể đánh giá được các nhu cầu cơ bản của người bệnh.
1.5.3.Yếu tố khác
Nhiều yếu tố khác ảnh hưởng đến quá trình giao tiếp như: Môi trường của buổi giao tiếp (không gian, thời gian, điều kiện khí hậu, sự yên tĩnh) [2].
1.6.Mô hình giao tiếp AIDET
Người bệnh là những người đang gặp vấn đề về sức khỏe thể chất và tinh thần. vì vậy trong giao tiếp giữa nhân viên y tế và người bệnh rất cần sự tôn trọng, thể hiện sự chân thành, nghiêm túc đối với người bệnh, có văn hóa và lịch sự [2].
Mô hình hiện nay được áp dụng nhiều trong giao tiếp ngành y là mô hình AIDET
1.6.1.Giới thiệu mô hình AIDET
Tác giả Quint Studer đã xây dựng mô hình giao tiếp AIDET giữa nhân viên y tế và người bệnh. Tại Mỹ, mô hình này đã được ứng dụng rộng rãi trong các cơ sở y tế khoảng 10 năm nay [2].
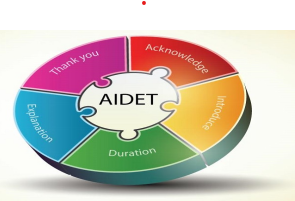
Hình 1: Mô hình AIDET
Những năm gần đây, kinh tế càng trở nên phát triển thì yêu cầu về giao tiếp nhân viên y tế và người bệnh càng được quan tâm và chú trọng. Các Bệnh viện đã thay đổi từ suy nghĩ ban ơn với NB bằng việc xem việc khám chữa bệnh là một ngành cung cấp dịch vụ, và người bệnh là khách hàng - người tiếp nhận dịch vụ. Vì vậy, lãnh đạo các cơ sở y tế đã đặt ra vấn đề tăng chất lượng phục vụ y tế, cũng như đánh giá chất lượng dịch vụ qua sự hài lòng của khách hàng. Thêm vào đó, người bệnh cũng mong muốn được nhân viên y tế chăm sóc bằng cái tâm của người thầy thuốc thay vì chỉ đơn giản là được đối xử lịch sự hay niềm nở của người bán hàng. Điều này cho thấy, nhân viên y tế cần có yêu cầu cao trong giao tiếp với người bệnh để đạt được hiệu quả điều trị tối ưu nhất và sự hài lòng của người bệnh [2].
1.6.2.Nội dung của AIDET bao gồm:
- A (Acknowledge): Chào người bệnh với danh xưng phù hợp
- I (Introduction): Tự giới thiệu
- D (Duration): Thông tin về thời gian
- E (Explanation): Giải thích các vấn đề
- T (Thanks): Cảm ơn [2]
Mô hình AIDET gồm năm nội dung chính ngắn gọn, dễ nhớ, dễ áp dụng. Tuy nhiên không ít nhân viên y tế chưa biết đến mô hình này, hoặc biết nhưng vì nhiều lý do mà bỏ qua. Điều đó có thể dẫn đến những trở ngại khi thăm khám, chăm sóc cho người bệnh, gây nên những hiểu lầm, thiếu xót, xung đột trong giao tiếp với người bệnh.
1.6.2.1.Acknowledge: Tạo quan hệ
Để thiết lập mối quan hệ khi gặp mặt người bệnh thì lời chào, lời giới thiệu của nhân viên y tế dành cho người bệnh là hết sức quan trọng. Lời chào hỏi chân thành kết hợp nét mặt tươi tắn, nụ cười trên môi là bước đầu tiên đem lại lòng tin cho người bệnh. Để chắc chắn tên của người bệnh trong hồ sơ, nhân viên y tế có thể gửi là chào kèm tên người bệnh.
Câu chào khi đến gần có thể kèm theo với động tác ngôn ngữ cơ thể, như vẫy tay, ánh mắt ấm áp...sẽ giúp người bệnh cảm thấy thoải mái ngay từ đầu. Mặt khác, câu chào không chỉ hạn chế cho người bệnh của mình mà mở rộng lời chào và nụ cười với những người cùng đi với người bệnh, người bệnh xung quanh.
1.6.2.2.Introduction: Giới thiệu
Nhân viên y tế khi giao tiếp với người bệnh cần giới thiệu tên, nơi công tác và nhiệm vụ của mình, đó là những thông tin đơn giản nhất mà nhân viên y tế cần cung cấp để người bệnh biết tên người chăm sóc mình, thuộc đơn vị nào, nhiệm vụ là gì. Tùy từng trường hợp, tình huống y tế khác nhau mà việc giới thiệu bản thân của nhân viên y tế cũng khác nhau. Những thông tin mà NVYT cung cấp sẽ giúp người bệnh cảm thấy tin tưởng, bớt lo lắng và hợp tác điều trị hơn. Trong thực hành lâm sàng, nhân viên y tế thường bỏ qua bước này, lâu dần trở thành thói quen, họ cho rằng người bệnh đã biết mình hoặc người bệnh tự nhìn quan sát thấy biển tên trên áo mà biết mình là ai. Người bệnh thường trong tình trạng sức khỏe không tốt, tâm lý lo lắng về bệnh của mình, vì vậy họ cũng không thường xuyên nhìn vào biển thẻ, hoặc do yếu tố khách quan là thẻ bị che tầm nhìn. Việc chỉ tập trung vào vấn đề chuyên môn trên người bệnh mà rút ngắn những giao tiếp cơ bản là điều cần được cải thiện.[2].
1.6.2.3.Duration: Thông tin về thời gian
Trong quá trình khám chữa bệnh, người bệnh luôn mong muốn được biết thông tin về thời gian một cách cụ thể và chuẩn xác. Đa phần các cơ sở công lập đang tiến hành khám chữa bệnh theo thứ tự lấy số, ai đến trước thì làm trước, ai đến sau thì làm sau. Bên cạnh đó cũng có nhiều bệnh viện, phòng khám đã triển khai khám bệnh theo lịch hẹn. Tuy nhiên, dù hình thức nào đang được áp dụng thì người bệnh vẫn mong muốn được cung cấp thông tin về thời gian trong lần gặp mặt đầu tiên như: thời gian chờ đến khám, thời gian khám, thời gian thực hiện phẫu thuật, thủ thuật, thời gian chăm sóc,….
“Trong hầu hết các trường hợp, điều dưỡng đều có thể trả lời được những câu hỏi này với độ chính xác tương đối. Người bệnh ở Việt Nam thường rất kiên nhẫn. Họ không sợ chờ, mà chỉ sợ là không biết chờ đến bao giờ. Vì thế, ngay cả khi không thể thực hiện cuộc khám theo hẹn hay phải trì hoãn vì lý do nào khác, việc cập nhật thông tin cho người bệnh là điều công bằng và cần thiết. Nếu không thể cam kết về thời gian thì ít nhất hãy cam kết về khoảng thời gian người bệnh sẽ được cập nhật thông tin”[2].
1.6.2.4.Explanation: giải thích
Thông thường, thông tin người bệnh nhận được khi giao tiếp với nhân viên y tế chỉ dừng lại ở việc thông báo việc đang làm, nhiều trường hợp người bệnh không được giải thích vì sao họ phải can thiệp điều này. Tỷ lệ bệnh nhân gia tăng đã làm tăng gánh nặng công việc, quá tải trong chăm sóc, họ tập trung hoàn thành các công tác chuyên môn mà ít quan tâm đến tâm lý của người bệnh, không có thời gian cơ hội để người bệnh đặt câu hỏi, giải đáp thắc mắc. Một suy nghĩ ấn định với nhân viên y tế là: người bệnh sẽ “tự động” biết mình đang được làm gì, nên không cần giải thích. Thực tế là nhân viên y tế chưa chú ý đến việc này nhưng nó lại thể hiện đây là sự vi phạm quyền được thông tin của người bệnh.
Nội dung của giải thích thường bao gồm: “can thiệp y khoa sắp làm, lợi và hại của nó, thời gian thực hiện, các tai biến có thể gặp, tiên lượng và theo dõi về sau”[2].
Ví dụ một điều dưỡng chuẩn bị truyền dịch cho người bệnh cần thông tin: dịch gì sẽ truyền, mục đích, thời gian truyền, những vấn đề có thể xảy ra khi đang truyền dịch, địa chỉ cần gọi khi xảy ra các vấn đề đó….
Trong một số trường hợp phức tạp, lượng thông tin cung cấp cho người bệnh khá nhiều và nên có mặt của người thân trong gia đình để tham khảo. Các tờ rơi y khoa cũng giúp cung cấp một số thông tin cơ bản cần thiết.
1.6.2.5.Thanks: Cảm ơn
Việc cảm ơn người bệnh sau khi tiếp xúc, thăm khám, chăm sóc đã trở thành quy ước trong quy tắc ứng xử. Nhân viên y tế cảm ơn người bệnh đã lựa chọn cơ sở cũng như dịch vụ của mình, hay nói cách khác đã thể hiện sự tin tưởng vào chính mình, cảm ơn người bệnh đã hợp tác trong quá trình thăm khám, điều trị, chăm sóc. Qua lời cảm ơn, nhân viên y tế thể hiện sự cam kết sẽ cung cấp dịch vụ tốt nhất trong khả năng của mình. [2]
1.6.3.Ý nghĩa của AIDET:
Chăm sóc y tế là một ngành dịch vụ đặc biệt. Nhân viên y tế không còn là những người ban ơn, hay những người độc quyền nắm trong tay tính mạng người bệnh. Chăm sóc y tế, hay nói cách khác là dịch vụ y tế, cũng được đánh giá một cách khách quan từ chính ý kiến của người bệnh hoặc từ các tổ chức thẩm định bên ngoài. Sự hài lòng của người bệnh là vấn đề các cơ sở y tế luôn phấn đấu đạt tới mức cao nhất có thể.
Việc áp dụng AIDET không gây gánh nặng chi phí cho các bệnh viện, dễ nhớ, dễ áp dụng. Việc áp dụng AIDET không thể hoàn hảo vì áp lực cường độ làm việc quá cao. Trong bối cảnh nền y tế của nước ta còn nhiều bất cập và sự không hài lòng của người bệnh vẫn còn nổi cộm khắp nơi, việc học tập và triển khai AIDET là một điều thật sự cần thiết.
1.7. Nghiên cứu về hiệu quả giao tiếp theo mô hình AIDET
1.7.1.Nghiên cứu trên thế giới
Korina Katsalaki (2022) đã tiến hành Đánh giá sự hài lòng của người bệnh và nhân viên y tế về giao tiếp giữa bác sĩ và người bệnh với mục tiêu điều tra và so sánh quan điểm của bác sĩ, nhân viên điều dưỡng và bệnh nhân nhập viện về mức độ thông tin họ cung cấp và nhận được tương ứng tại các bệnh viện công, tập trung vào các yếu tố ảnh hưởng đến giao tiếp của họ, Nghiên cứu sử dụng khảo sát cắt ngang với mẫu gồm 426 người tham gia từ hai bệnh viện đa khoa ở Hy Lạp-Pella và KAT Attica. Kết quả cho thấy có sự khác biệt về tỷ lệ hài lòng, với 67,3% bệnh nhân hài lòng từ trao đổi của bác sĩ so với 83,7% bác sĩ hài lòng. Những cải tiến về nhân viên bệnh viện - cần phải có sự giao tiếp với bệnh nhân, đặc biệt là khi thảo luận về các liệu pháp thay thế và dành thời gian cho việc giao tiếp. Tất cả những người được hỏi đều đồng ý rằng tình trạng thiếu nhân viên là yếu tố cản trở việc giao tiếp hiệu quả. Liền mạch đối với tất cả các nhóm người trả lời, các yếu tố ảnh hưởng đến mức độ hài lòng trong giao tiếp là thời lượng giao tiếp, thời gian cho phép bày tỏ câu hỏi và sự quan tâm đến hoàn cảnh cá nhân của bệnh nhân [5].
Theo Kun Fu, Shuping Li, Sufen Lu (2020) đã tến hành nghiên cứu đề tài “ứng dụng và đánh giá hiệu quả phương thức giao tiếp Nhận biết- Giới thiệu – Thời lượng -Giải thích – Cảm ơn (AIDET) trong điều dưỡng phẫu thuật đục thủy tinh thể ban ngày”, kết quả cho thấy sự khác biệt về thông tin kinh tế xã hội giữa hai nhóm này không có ý nghĩa thống kê. Điểm hài lòng về dịch vụ chăm sóc ở nhóm thử nghiệm cao hơn về mặt thống kê so với nhóm đối chứng (P<0,05). Điểm Thang đo lo âu tự đánh giá (SAS) trong nhóm thử nghiệm thấp hơn đáng kể so với nhóm đối chứng (P<0,01). Kết quả này chỉ ra rằng bệnh nhân ít lo lắng hơn với chế độ giao tiếp AIDET. Việc áp dụng chế độ liên lạc AIDET vào dịch vụ điều dưỡng phẫu thuật đục thủy tinh thể ban ngày có thể làm giảm căng thẳng và lo lắng của người bệnh trong quá trình điều trị và cải thiện sự hài lòng của họ đối với các dịch vụ chăm sóc [6].
Một nghiên cứu của Hao Yang (2023) Sử dụng phương pháp lấy mẫu thuận tiện để chọn tổng cộng 300 phụ nữ mang thai đã sẵn sàng trải qua chẩn đoán trước sinh can thiệp. Họ được chia ngẫu nhiên thành nhóm thực hiện và nhóm đối chứng, với 150 phụ nữ mang thai trong mỗi nhóm. Nhóm đối chứng sử dụng phương thức giao tiếp của quy trình giao tiếp truyền thống giữa điều dưỡng và bệnh nhân. Nhóm thực hiện sử dụng mô hình giáo dục sức khỏe giao tiếp chuẩn AIDET theo lý thuyết King về đạt được mục tiêu trong quá trình giao tiếp giữa điều dưỡng và bệnh nhân và bảng câu hỏi nội dung giáo dục sức khỏe chẩn đoán trước sinh can thiệp, bảng câu hỏi về sự hài lòng của phụ nữ mang thai, thang đo trạng thái lo lắng và thang đo sự không chắc chắn về bệnh tật đã được sử dụng để đánh giá.[7]
Sử dụng mô hình giáo dục sức khỏe truyền thông chuẩn AIDET theo lý thuyết King về đạt được mục tiêu trong giao tiếp điều dưỡng-bệnh nhân có lợi cho việc thiết lập nhanh chóng mối quan hệ điều dưỡng-bệnh nhân hài hòa và tin cậy giữa phụ nữ mang thai và điều dưỡng, giúp phụ nữ mang thai và điều dưỡng cùng nhau thúc đẩy việc thiết lập và thực hiện các mục tiêu giáo dục sức khỏe, giúp cải thiện sự chấp nhận của phụ nữ mang thai đối với thông tin liên quan đến chẩn đoán trước sinh can thiệp, giáo dục sức khỏe và quy trình đi bộ vào ngày phẫu thuật. Nó giúp nâng cao hiệu quả của giáo dục sức khỏe và sự hài lòng, giảm sự không chắc chắn của phụ nữ mang thai về bệnh tật, sự không quen thuộc của họ với môi trường phẫu thuật và quy trình phẫu thuật, và sự lo lắng trước phẫu thuật của họ. Kết quả của bảng câu hỏi giáo dục sức khỏe chẩn đoán trước sinh can thiệp, kết quả lo lắng của thai phụ, kết quả không chắc chắn về bệnh tật của thai phụ, kết quả hài lòng của thai phụ, nhóm thực hiện đều tốt hơn nhóm chứng (P < .05) [7].
Nghiên cứu của Werapol Panchuay, Thassanee Soontorn, Praneed Songwathana. nhằm tìm hiểu kinh nghiệm của điều dưỡng viên Thái Lan trong việc áp dụng khuôn khổ AIDET để giao tiếp với bệnh nhân và người thân của họ tại khoa cấp cứu. Thiết kế nghiên cứu mô tả định tính đã được sử dụng. Các cuộc phỏng vấn bán cấu trúc với 15 điều dưỡng cấp cứu đã được tiến hành từ tháng 9 đến tháng 3 năm 2022 tại một bệnh viện khu vực ở Thái Lan. Dữ liệu được phân tích bằng phương pháp phân tích nội dung. Ba chủ đề đã được tạo ra: 1) Khả năng tuân theo khuôn khổ AIDET, 2) Nhận ra giá trị của việc sử dụng các bước AIDET để giao tiếp tích cực và 3) Thiết lập nền tảng cho giao tiếp thành công.
Những phát hiện của nghiên cứu đã nêu bật tiềm năng của khuôn khổ AIDET trong việc nâng cao kỹ năng giao tiếp giữa điều dưỡng, chuyên gia chăm sóc sức khỏe và bệnh nhân. Kết quả cũng nhấn mạnh tầm quan trọng của việc cung cấp đào tạo và cố vấn cho điều dưỡng mới vào nghề, tích hợp AIDET vào thói quen hàng ngày và chính sách của tổ chức, và tạo điều kiện cho giáo dục liên tục cho điều đưỡng đã đăng ký. Những nỗ lực này góp phần cải thiện chất lượng chăm sóc và phù hợp với nhu cầu của bệnh nhân và gia đình [10].
1.7.2.Nghiên cứu trong nước
Tại Việt Nam, vấn đề giao tiếp trong y tế đã được quan tâm nghiên cứu và can thiệp trong những năm gần đây, đặc biệt là sau khi Bộ Y tế ban hành các quy tắc ứng xử.
Tác giả Đinh Thị Thúy và các cộng sự. (2023) đã tiến hành một nghiên cứu bán thực nghiệm, tập huấn mô hình giao tiếp AIDET cho 48 ĐD, đánh giá HLNB về giao tiếp ĐD trước và sau can thiệp tại Viện Chấn thương chỉnh hình, Bệnh viện Quân y 175 từ tháng 2 đến tháng 6 năm 2022. Sử dụng bộ câu hỏi khảo sát mức độ HLNB tại các thời điểm trước khi ứng dụng mô hình giao tiếp AIDET, sau một tuần và trước khi xuất viện. Kết quả cho thấy Tỷ lệ ĐD thực hiện giao tiếp theo mô hình AIDET sau tập huấn có sự gia tăng đáng kể so với trước tập huấn và có ý nghĩa thống kê. So với trước khi tập huấn, sau 1 tuần cao hơn gấp 1,43 lần (p=0,014); thời điểm sau xuất viện cao hơn gấp 1,55 lần (p=0,002). Sau tập huấn tỷ lệ HLNB với các tiêu chí giao tiếp đã có sự thay đổi rõ rệt so với trước tập huấn tăng dao động từ 1,7% đến 19,2% ở thời điểm sau 1 tuần, từ 3,5% đến 26,8% ở thời điểm khi xuất viện. Ứng dụng mô hình giao tiếp AIDET góp phần cải thiện kỹ năng giao tiếp của ĐD với NB và tăng mức độ HLNB [9].
Tác giả Nguyễn Thị Minh Hà (2023) đã tiến hành nghiên cứu Đánh giá hiệu quả giao tiếp của Điều dưỡng sau khi áp dụng mô hình AIDET tại Bệnh viện Đa khoa tỉnh Ninh Bình, kết quả cho thấy: sau khi tập huấn về kỹ năng giao tiếp theo mô hình AIDET điểm đạt về thực hành giao tiếp của điều dưỡng đã tăng lên đáng kể: trước tập huấn là 2,2 ± 0,4 và sau tập huấn là 6,1 ± 0,6. Cùng với đó sự hài lòng của người bệnh về giao tiếp của người bệnh tăng từ 35% lên 82,5% [4].
Một nghiên cứu khác của tác giả Trần Lệ Yên và cộng sự năm 2022 đã thực hiện trên đối tượng là sinh viên điều dưỡng khi thực hành tại bệnh viện, kết quả cho thấy, tỷ lệ sinh viên thực hành giao tiếp theo mô hình AIDET đạt chiếm 39,6% [10]. Tỷ lệ này chưa cao, điều đó cho thấy cần có các phương án giúp sinh viên điều dưỡng nâng cao hiệu quả giao tiếp trong quá trình thực hành lâm sàng.
Nguyễn Ngọc Hạnh và cộng sự năm 2021 đã tiến hành nghiên cứu đề tài: Thực trạng và một số yếu tố ảnh hưởng đến giao tiếp ứng xử giữa bác sĩ và người bệnh tại khoa Khám bệnh, bệnh viện Nhân Dân Gia Định năm 2021, kết quả cho thấy Thực trạng giao tiếp giữa bác sĩ và người bệnh tại bệnh viện Nhân dân Gia Định năm 2021 đạt mức trung bình (<1,6 điểm). Các yếu tố ảnh hưởng theo chiều hướng tích cực việc giao tiếp như giới tính, độ tuổi của bác sĩ và người bệnh, chức danh và thâm niên của bác sĩ; Các yếu tố về tâm lý ở bác sĩ và người bệnh vừa ảnh hưởng theo chiều hướng tích cực và tiêu cực đối với cuộc giao tiếp Môi trường làm việc, kiêm nhiệm công việc, số giờ làm việc, số người bệnh thăm khám mỗi ngày, mức lương cũng được ghi nhận ảnh hưởng tiêu cực đến cuộc giao tiếp giữa bác sĩ và người bệnh [11].
Theo nghiên cứu của tác giả Lê Thị Dịu (2023), Sau tập huấn tại bệnh viện Đa khoa Huyện Yên Định, tỷ lệ nhân viên y tế thực hiện đúng các tiêu chí giao tiếp của AIDET tăng đáng kể, từ 22% lên đến 96% và cải thiện sự hài lòng của người bệnh từ 42% lên 88% [14].
Tất cả các nghiên cứu trên đều cho thấy hiệu quả tích cực mà mô hình giao tiếp AIDET mang lại, nhất là mang đến sự hài lòng đối với người bệnh.
1.8. Đặc điểm tình hình Bệnh viện Phụ sản Thanh Hóa
Bệnh viện Phụ sản Thanh Hóa là bệnh viện tuyến tỉnh hạng I, chuyên ngành Sản Phụ khoa. Bệnh viện có quy mô 750 giường kế hoạch và với công suất sử dụng giường bệnh 9 tháng năm 2025 đạt 86,2%. Với 8 phòng chức năng và 13 khoa lâm sàng, 7 khoa cận lâm sàng. Tổng số bệnh nhân điều trị nội trú là 55967 lượt người trong 9 tháng năm 2025. Số lượt khám 64344 lượt/9 tháng năm 2025. Tổng số cán bộ trong Bệnh viện là 729 trong đó có 140 Bác sĩ (41 Bs CKI, 16 Bs CKII, 15 Ths, 68 BS); 27 Dược sĩ, 358 Điều dưỡng (01 Ths, 08 ĐD CKI, 148 ĐDĐH, 202 ĐDCĐ; 01 ĐDTC); 25 Kỹ thuật viên (01 KTV CKI, 11 KTVĐH, 12 KTVCĐ); 39 Hộ sinh (02 HS CKI, 24 HSCĐ); 140 đối tượng khác ( 08 Ths, 78 ĐH). Trong đó NVYT khối lâm sàng là 417 cán bộ viên chức.
Nhận thức được tầm quan trọng của giao tiếp ứng xử trong Bệnh viện, Bệnh viện Phụ sản Thanh Hóa đã triển khai và tham gia rất nhiều lớp đào tạo về giao tiếp ứng xử . Phối hợp với tổ chức Chir tổ chức tập huấn “ Thay đổi phong cách thái độ phục vụ cho nhân viên y tế” cho toàn bộ nhân viên y tế trong bệnh viện ngày 28/9/2022. Tham dự hội nghị trực tuyến tập huấn kỹ năng giao tiếp ứng xử theo mô hình AIDET cho nhân viên y tế các cơ sở khám, chữa bệnh trên địa bàn tỉnh vào tháng 11/2023.
Sau một thời gian triển khai, Bệnh viện vẫn còn gặp những vướng mắc, những nội dung mà BS, ĐD, KTY truyền đạt NB chưa rõ, chưa có sự thống nhất về giao tiếp trong điều trị, chăm sóc, tư vấn cho NB, dẫn đến mất nhiều thời gian cho cả NB và NVYT và có thể dẫn dến hiểu lầm, giảm tính chuyên nghiệp trong điều trị và CS. Việc tiếp thu mô hình AIDET vẫn còn hạn chế do thói quen làm việc của BS, ĐD, KTY vẫn còn chưa sửa đổi được.

Hình 2: Bệnh viện Phụ sản Thanh Hóa
CHƯƠNG 2.ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1.Phương pháp nghiên cứu
2.1.1.Đối tượng nghiên cứu:
* Nhân viên y tế
Tiêu chuẩn lựa chọn:
- Nhân viên y tế làm việc tại những vị trí có thực hiện hành vi giao tiếp với người bệnh tại các khoa lâm sàng trong thời gian nghiên cứu.
Tiêu chuẩn loại trừ :
- Vắng mặt trong các thời điểm thực hiện thu thập số liệu nghiên cứu.
* Người bệnh:
Tiêu chuẩn lựa chọn
- Từ 18 tuổi trở lên
- Là người thực hiện giao tiếp với nhân viên y tế tham gia nghiên cứu này
- Có sức khỏe tinh thần tốt, làm chủ được hành vi, không trong tình trạng điều trị các vấn đề về tâm lý
Tiêu chuẩn loại trừ:
- Người bệnh đang gặp các vấn đề về sức khẻo mà không thể tham gia vào nghiên cứu.
2.1.2. Thiết kế nghiên cứu
Nghiên cứu can thiệp
- Nghiên cứu can thiệp giáo dục một nhóm có so sánh trước sau.
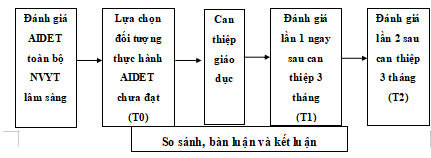
- Các giai đoạn nghiên cứu chính gồm các bước: (Hình 2.1).
2.2.Cỡ mẫu
Cách chọn mẫu: Chọn mẫu toàn bộ
Toàn bộ đối tượng đủ tiêu chí lựa chọn và loại trừ nêu trên. Trong thời gian nghiên cứu thực tế, đánh giá ban đầu được 257 NVYT tại tất cả các khoa lâm sàng thực hành giao tiếp ứng xử theo mô hình Aidet. Lựa chọn các đối tượng có thực hành Aidet chưa đạt lấy được 92 NVYT.
2.3. Thời gian và địa điểm nghiên cứu:
- Địa điểm nghiên cứu: Các khoa lâm sàng tại Bệnh viện Phụ sản Thanh Hóa
- Thời gian nghiên cứu: Từ tháng 03/2025 đến tháng 11/2025
2.4.Phương pháp thu thập số liệu
2.4.1. Công cụ thu thập số liệu.
Bộ câu hỏi phỏng vấn có cấu trúc được thiết kế dựa trên mục tiêu nghiên cứu gồm các mục sau:
- Những câu hỏi về các thông tin chung của đối tượng nghiên cứu: tuổi, giới, tình trạng hôn nhân, trình độ học vấn, thâm niên công tác, vị trí làm việc, tình trạng sức khỏe.
- Những câu hỏi về những thông tin liên quan đến công việc của nhân viên y tế: tham gia khóa đào tạo mô hình giao tiếp AIDET, số lượng bệnh nhân cần thực hiện giao tiếp trong ngày, thời gian làm việc 1 ngày, sự hài lòng với mức thu nhập, sự yêu thích công việc hiện tại.
- Những câu hỏi về những khó khăn khi thực hành giao tiếp
- Bảng kiểm đánh giá thực hành theo mô hình AIDET
- Sự hài lòng của người bệnh về cuộc giao tiếp theo các bước của AIDET.
2.4.2.Đánh giá độ tin cậy của bộ công cụ
Bộ công cụ được tham khảo từ nghiên cứu của tác giả Lê Thị Dịu( 2024) là bộ công cụ đã được thẩm định, chỉnh sửa bởi các chuyên gia về giao tiếp ứng xử. Đồng thời cũng đã được thử nghiệm trên 20 nhân viên y tế và có giá trị Cronbach’s anpha >= 0.7 là chấp nhận được[14].
2.4.3. Kỹ thuật thu thập số liệu.
Tổ chức thực hiện thu thập số liệu: Việc tổ chức thu thập số liệu được thực hiện qua các bước sau:
Bước 1: Tập huấn công cụ nghiên cứu
- Đối tượng tập huấn: Tổng 08 nhân viên y tế công tác tại Bệnh viện Phụ sản Tỉnh Thanh Hóa.
- Nội dung tập huấn: Mục đích của cuộc điều tra, kỹ năng làm việc nhóm, kỹ năng phỏng vấn, kỹ năng tiếp xúc với người bệnh.
- Thời gian, địa điểm: 01 ngày, tại hội trường giao ban bệnh viện Phụ sản Thanh Hóa.
- Giảng viên tập huấn: Trưởng nhóm nghiên cứu (nghiên cứu viên).
Bước 2: Đánh giá thực hiện giao tiếp theo mô hình Aidet cho toàn bộ nhân viên y tế tại 13 khoa lâm sàng tại bệnh viện.
Điều tra viên sẽ phát phiếu giám sát cho tất cả nhân viên y tế đủ tiêu chuẩn để điền các thông tin trước sau đó gửi lại cho điều tra viên sử dụng phiếu giám sát đó để đánh giá phần thực hành giao tiếp theo mô hình AIDET. Kết thúc mỗi lượt giao tiếp, NCV gặp người bệnh đã tham gia lượt giao tiếp trong nghiên cứu này để phỏng vấn sự hài lòng về lượt giao tiếp đó.
Bước 3 : Tiến hành lựa chọn đối tượng trước can thiệp (T0)
Căn cứ vào kết quả đánh giá tại bước 2, nhóm nghiên cứu lựa chọn các đối tượng thực hiện giao tiếp chưa đạt theo tiêu chuẩn đánh giá mục 2.5.2.
Bước 4 : Tiến hành can thiệp tập huấn mô hình AIDET
1. Đối tượng
Tất cả đối tượng nghiên cứu đủ tiêu chuẩn
Chia mỗi lớp khoảng 30-35 học viên( có danh sách kèm theo)
2. Thời gian
Mỗi lớp 8 tiếng vào hai buổi chiều ngày thường hoặc 1 ngày thứ 7, chủ nhật.
3. Địa điểm: Tại hội trường giao ban Bệnh viện.
4. Giảng viên: BsCKI Trần Đình Tài- Trưởng phòng Quản lý chất lượng
Trợ giảng : ĐDCKI Lê Thị Cẩm Tú - Phó trưởng phòng Điều dưỡng bệnh viện phụ sản Thanh Hóa
5. Nội dung
+ Phần lý thuyết: Khái niệm về giao tiếp là gì, tại sao phải giao tiếp tốt, cách tạo thiện cảm trong giao tiếp, kỹ năng giao tiếp khi người bệnh nóng giận, kiến thức về mô hình AIDET, một số mẫu câu AIDET tại các khoa /phòng, trình chiếu video thực hiện giao tiếp theo mô hình AIDET của bệnh viện Quốc tế Hoàn mỹ và bệnh viện đại học y dược thành phố HCM.
- Phần thực hành: Giảng viên chia nhóm các học viên để trao đổi, thảo luận, trả lời một số tình huống thường xảy ra trong bệnh viện. Mời học viên lên đóng vai nhân viên y tế và người bệnh để xử lý một số tình huống.
- Đánh giá kiến thức: Đánh giá kiến thức của nhân viên y tế về giao tiếp theo mô hình AIDET bằng googleform.
Bước 5: Thu thập số liệu sau tập huấn 3 tháng (T1)_ Quan sát kín (đối với nhân viên y tế)- Phát vấn đối với người bệnh
Trên cùng 1 phiếu hỏi của mỗi nhân viên y tế lấy dữ liệu trước can thiệp và tham gia can thiệp sau 3 tháng, NCV quan sát tìm kiếm lượt giao tiếp của từng đối tượng để đánh giá dựa trên bảng kiểm thực hành trong phiếu điều tra đã được mã hóa. Kết thúc mỗi lượt giao tiếp, NCV gặp người bệnh đã tham gia lượt giao tiếp trong nghiên cứu này để phỏng vấn sự hài lòng về lượt giao tiếp đó.
Nghiên cứu viên phản hồi với đối tượng nghiên cứu về kết quả đánh giá.
Bước 6: Thu thập số liệu sau can thiệp 6 tháng (T2)_ Quan sát kín (đối với nhân viên y tế)- Phát vấn đối với người bệnh.
Trên cùng 1 phiếu hỏi của mỗi nhân viên y tế lấy dữ liệu trước can thiệp(T0), sau can thiệp (T1) 3 tháng và sau can thiệp (T2) sau 6 tháng.NCV quan sát tìm kiếm lượt giao tiếp của từng đối tượng để đánh giá dựa trên bảng kiểm thực hành trong phiếu điều tra đã được mã hóa. Kết thúc mỗi lượt giao tiếp, NCV gặp người bệnh đã tham gia lượt giao tiếp trong nghiên cứu này để phỏng vấn sự hài lòng về lượt giao tiếp đó.
Nghiên cứu viên phản hồi với đối tượng nghiên cứu về kết quả đánh giá.
Bước 7: Giám sát điều tra.
Mỗi buổi điều tra có 01 giám sát (Nghiên cứu viên) trực tiếp đi cùng các điều tra viên, quan sát và kịp thời uốn nắn các sai sót trong quá trình điều tra.
Sau mỗi buổi điều tra, Điều tra viên nộp phiếu cho giám sát, giám sát có trách nhiệm thu thập, kiểm tra một cách kỹ lưỡng phiếu điều tra về số lượng, chất lượng nội dung câu hỏi. Những phiếu nào điền chưa đủ, đúng yêu cầu thì loại phiếu và phỏng vấn bù người khác.
Số liệu sau mỗi lần thu thập được kiểm tra, mã hóa và nhập liệu phục vụ mục đích nghiên cứu.
2.5. Biến số, chỉ số nghiên cứu và tiêu chuẩn đánh giá
2.5.1. Biến số, chỉ số nghiên cứu
Bảng 2.1: Biến số, chỉ số nghiên cứu
|
STT
|
Biến số |
Định nghĩa/cách tính |
Phân loại/ Loại biến |
Phương pháp thu thập |
||||||||||||||||||||||||||||
|
A. Thông tin chung của nhân viên y tế (NVYT) |
||||||||||||||||||||||||||||||||
|
1 |
Tuổi |
Tuổi dương lịch của NVYT, được tính bằng năm phỏng vấn trừ đi năm sinh dương lịch |
Liên tục |
Phát vấn |
||||||||||||||||||||||||||||
|
2 |
Giới tính |
Giới tính của NVYT, |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
3 |
Tình trạng hôn nhân |
Tình trạng hôn nhân của NVYT: Độc thân, đã kết hôn, ly hôn hoặc góa chồng/vợ |
Định danh |
Phát vấn |
||||||||||||||||||||||||||||
|
4 |
Trình độ học vấn |
Bằng cấp cao nhất mà NVYT hiện có |
Thứ bậc |
Phát vấn |
||||||||||||||||||||||||||||
|
5 |
Vị trí công việc |
Vị trí công việc mà NVYT đang đảm nhiệm hiện tại |
Định danh |
Phát vấn |
||||||||||||||||||||||||||||
|
B. Đặc điểm về công việc của NVYT |
||||||||||||||||||||||||||||||||
|
6 |
Thâm niên công tác |
Thời gian NVYT được nhận làm việc chính thức tại Bệnh viện |
Định danh |
Phát vấn |
||||||||||||||||||||||||||||
|
7 |
Trực đêm |
NVYT phải tham gia trực đêm |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
8 |
Số lượng người bệnh giao tiếp trong ngày |
Số lượng người bệnh mà nhân viên y tế cần giao tiếp trong 1 ngày làm việc (24 giờ) |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
9 |
Sự yêu thích công việc hiện tại |
NVYT có yêu thích công việc hiện tại không? |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
10 |
Sự hài lòng với mức thu nhập hiện tại |
NVYT có hài lòng, cảm thấy thỏa mãn với mực thu nhập hiện tại không? |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||
|
11 |
Thiếu thời gian giao tiếp |
Thời gian giao tiếp bị hạn chế do nhiều lý do quá tải công việc,.. |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
12 |
Thiếu thông tin và kiến thức chuyên môn |
Thông tin và kiến thức chuyên môn bị hạn chế nên khó khăn trong giao tiếp với NB |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
13 |
Thiếu sự hợp tác của người bệnh và người nhà |
Người bệnh không hợp tác với nhân viên y tế |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
14 |
Thiếu kiến thức về mô hình AIDET |
NVYT thiếu kiến thức về mô hình AIDET |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
15 |
Định kiến của bản thân về người bệnh thông qua hình dáng, cử chỉ trang phục của người bệnh |
NVYT có định kiến với NB |
Nhị phân |
Phát vấn |
||||||||||||||||||||||||||||
|
16 |
Khác |
Những khó khăn khác mà NVYT gặp phải khi giao tiếp với người bệnh |
Định danh |
Phát vấn |
||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||
2.5.2. Tiêu chuẩn đánh giá
- Phiếu khảo sát thực hành giao tiếp theo AIDET (NCV quan sát kín): đánh giá thực hành giao tiếp chung là tổng điểm của 5 nội dung chính theo AIDET, mỗi nội dung được đánh giá theo 2 mức đạt (1 điểm) và không đạt (0 điểm). Cụ thể là: Đạt khi ≥ 4 điểm, không đạt khi < 4 điểm.
- Phiếu khảo sát sự hài lòng của người bệnh (NCV phỏng vấn): Sự hài lòng của NB về giao tiếp của điều dưỡng theo mô hình AIDET (6 câu). Mức độ hài lòng được đánh giá theo 3 mức: Không hài lòng (0), bình thường (1), hài lòng (2). Cụ thể hài lòng khi đạt đủ 10 điểm, không hài lòng khi đạt < 5 điểm.
2.6. Phương pháp phân tích số liệu
Chuẩn bị: Kiểm tra lại toàn bộ các phiếu điều tra thu thập được, loại trừ các phiếu điền không đầy đủ.
Bước 1 Nhập liệu: Toàn bộ số liệu thu thập được nhập liệu bằng phần mềm EpiData 3.1
Bước 2 Làm sạch số liệu: Sau khi hoàn tất nhập liệu, các số liệu được làm sạch bằng cách xem xét lại toàn bộ và hiệu chỉnh các sai sót trong quá trình nhập liệu.
Bước 3 Xử lý và phân tích số liệu: Các số liệu sau khi thu thập, được tổng hợp và xử lý bằng phần mềm SPSS 16.0
- Thống kê mô tả: Lập bảng phân bố tần số của các biến số.
- Thống kê phân tích: Kiểm định trung bình trước sau.
2.7. Sai số và biện pháp khắc phục
2.7.1.Sai số
- Sai số ngẫu nhiên: Do câu hỏi không rõ nghĩa, do người được phỏng vấn không hiểu câu hỏi.
2.7.2.1. Đối với nghiên cứu viên:
- Bộ câu hỏi được điều tra thử trên nhân viên y tế có các trình độ khác nhau, trước khi tiến hành điều tra trên quần thể nghiên cứu, sau đó được chỉnh sửa cho phù hợp.
- Tập huấn kỹ cho điều tra viên.
- Nghiên cứu viên trực tiếp điều tra hơn 50% số phiếu điều tra.
- Trực tiếp là giám sát viên trong suốt quá trình điều tra, thu thập số liệu.
- Nghiên cứu viên thu thập, kiểm tra, xem xét lại các phiếu phỏng vấn sau mỗi ngày điều tra. Những phiếu điều tra ban đầu được nghiên cứu viên giám sát và hỗ trợ. Các phiếu điều tra được kiểm tra cuối mỗi ngày khi nộp phiếu, với những phiếu thông tin thu thập chưa đầy đủ hoặc không hợp lý thì bỏ đi và yêu cầu điều tra viên bổ sung.
2.7.1.1.Đối với điều tra viên:
- Được tập huấn chi tiết cách điều tra, thu thập số liệu (cả về phương pháp phỏng vấn, ghi chép cẩn thận, cách tiếp cận và tạo không khí thoải mái để đối tượng vui vẻ trả lời).
- Lựa chọn thời điểm phỏng vấn đối tượng phù hợp.
2.7.1.2.Đối với đối tượng được phỏng vấn:
- Được giải thích rõ mục đích, ý nghĩa của cuộc điều tra, phỏng vấn để đối tượng hiểu rõ và chấp nhận hợp tác.
- Tạo điều kiện tốt nhất để hiểu rõ câu hỏi và trả lời trung thực, rõ ràng.
2.8.Đạo đức trong nghiên cứu
- Nghiên cứu đã được Hội đồng nghiệm thu đề tài nghiên cứu khoa học và sáng kiến cải tiến kỹ thuật cấp cơ sở tại Bệnh viện Phụ sản Thanh Hóa và Hội đồng khoa học nghiệm thu kết quả thực hiện nhiệm vụ khoa học và công nghệ Sở Y tế Thanh Hóa thông qua.
- Phỏng vấn đối tượng nghiên cứu dựa trên sự tự nguyện tham gia và ký vào bản Thỏa thuận tham gia nghiên cứu. Đối tượng có quyền dừng sự tham gia hoặc rút khỏi nghiên cứu bất cứ lúc nào. Việc từ chối tham gia nghiên cứu sẽ không ảnh hưởng gì đến chất lượng điều trị, chăm sóc cho người bệnh. Không ảnh hưởng đến quyền lợi đối với nhân viên.
- Đảm bảo giữ bí mật mọi thông tin cá nhân của đối tượng trong nghiên cứu. Các số liệu, thông tin thu thập được chỉ phục vụ cho mục đích nghiên cứu, không phục vụ cho mục đích nào khác.
CHƯƠNG 3: KẾT QUẢ
3.1. Đánh giá thực trạng giao tiếp của nhân viên y tế tại các khoa lâm sàng bệnh viện Phụ sản Thanh Hóa
3.1.1.Đặc điểm chung của đối tượng nghiên cứu
Bảng 3.1: Phân bố nhân viên y tế theo đặc điểm chung (n=92)
|
Đặc điểm |
Số lượng (n=92) |
Tỷ lệ (%) |
|
|
Tuổi Min = 26, Max = 53, Mean = 36.98 ± 6.08 |
|
|
|
|
Giới tính |
Nam |
7 |
7,6 |
|
Nữ |
85 |
82,4 |
|
|
Tình trạng hôn nhân |
Độc thân |
7 |
7,6 |
|
Đã kết hôn |
77 |
83,7 |
|
|
Ly hôn hoặc góa chồng/vợ |
8 |
8,7 |
|
|
Vị trí công việc |
Bác sĩ |
16 |
17,4 |
|
Điều dưỡng |
76 |
82,6 |
|
|
Trình độ học vấn |
Cao đẳng |
45 |
48,9 |
|
Đại học |
35 |
38,1 |
|
|
Sau đại học trở lên (thạc sĩ, tiến sĩ, ..) |
12 |
13 |
|
Nhận xét: Tuổi trung bình của nhân viên y tế là 36 ± 6,08 SD, đây là độ tuổi mà nhân viên y tế thường đã có nhiều năm kinh nghiệm làm việc.
ĐTNC đa phần là nữ giới (82,4%), hầu hết đã kết hôn (83,7%), có vị trí công việc là điều dưỡng có tỷ lệ cao nhất (82.6%), gần một nửa ĐTNC có trình độ học vấn là cao đẳng (48.9%), có 13% có trình độ sau đại học.
3.1.2 Đặc điểm về công việc của nhân viên y tế
Bảng 3.2: Phân bố nhân viên y tế theo đặc điểm công việc(n=92)
|
Đặc điểm công việc |
Số lượng (n=92) |
Tỷ lệ (%) |
|
|
Trực đêm |
Có |
92 |
100 |
|
không |
0 |
0 |
|
|
Số lượng người bệnh giao tiếp trong 1 ca làm việc / ngày |
≤ 10 người |
0 |
0 |
|
>10 người |
92 |
100 |
|
|
Sự yêu thích công việc hiện tại |
Có |
89 |
96,7 |
|
Không |
3 |
3,3 |
|
|
Sự hài lòng với mức thu nhập hiện tại |
Có |
43 |
46,7 |
|
không |
49 |
53,3 |
|
|
Thâm niên công tác |
< 5 năm |
4 |
4,3 |
|
≥ 5 năm |
88 |
95,7 |
|
Nhận xét: Tất cả các ĐTNC phải trực đêm (100%), số lượng NB cần giao tiếp ≥ 10 người là 100%, đa phần ĐTNC đều yêu thích công việc hiện tại(96,7%), hơn nửa ĐTNC không hài lòng về mức thu nhập hiện tại (53,3%). Chủ yếu ĐTNC có thâm niên công tác ≥ 5 năm (95,7%)
Bảng 3.3: Phân bố nhân viên y tế theo đặc điểm khó khăn trong giao tiếp với người bệnh (n=92)
|
Đặc điểm |
Số lượng (n=92) |
Tỷ lệ (%) |
|
|
Thiếu thời gian giao tiếp
|
Có |
27 |
29,3 |
|
Không |
65 |
70,7 |
|
|
Thiếu thông tin và kiến thức chuyên môn |
Có |
14 |
15,2 |
|
Không |
78 |
84,8 |
|
|
Thiếu sự hợp tác của người bệnh và người nhà
|
Có |
37 |
40,2 |
|
Không |
55 |
59,8 |
|
|
Thiếu kiến thức về mô hình AIDET |
Có |
8 |
9,8 |
|
Không |
83 |
90,2 |
|
|
Định kiến của bản thân về người bệnh thông qua hình dáng, cử chỉ trang phục của người bệnh |
Có |
4 |
4,3 |
|
Không |
88 |
95,7 |
|
Nhận xét: Khó khăn nhất khi thực hiện giao tiếp với NB của ĐTNC là thiếu sự hợp tác của NB và người nhà (40,2%), kế đến là thiếu thời gian giao tiếp (29,3%), thiếu thời gian giao tiếp và thiếu thông tin kiến thức chuyên môn (15,2%). Thiếu hiến thức về mô hình Aidet có tỷ lệ 9,8%, thấp nhất là có định kiến của bản thân về người bệnh thông qua hình dáng, cử chỉ trang phục của người bệnh (4,3%).
3.1.3.Hiệu quả thực hành giao tiếp theo mô hình AIDET trước và sau can thiệp
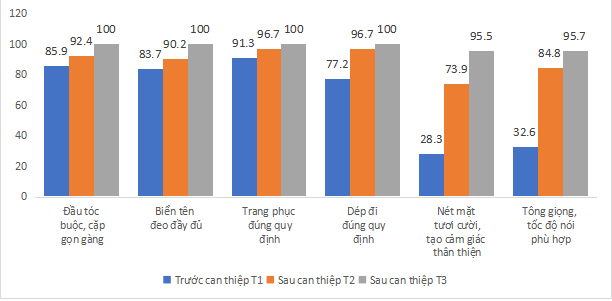
Biểu đồ 1: Tỷ lệ nhân viên y tế đạt theo hình ảnh nhân viên bệnh viện trước và sau can thiệp (n=92)
Nhận xét: Trước can thiệp, tỉ lệ đạt về các tiêu chí hình ảnh của nhân viên y tế lần lượt là 85,9% - 83,7% - 91,3 - 77,2 - 28,3 - 32,6. Sau can thiệp T2, T3 tỷ lệ đạt đều đã tăng lên theo thứ tự 100% - 100% -100% - 100% - 95,5% - 95,7%.
Bảng 3.4: Phân bố nhân viên y tế theo mức độ đạt thực hành giao tiếp áp dụng mô hình AIDET trước can thiệp T0 (n=92)
|
NỘI DUNG |
Đạt n(%) |
|
Bước 1: Nhân viên thực hiện chào hỏi mỗi khi tiếp xúc và trước khi chăm sóc NB với xưng hô bằng tên riêng một cách lịch sự |
45(48.9%) |
|
Bước 2: Nhân viên giới thiệu tên rõ và vị trí/chức vụ trước khi thực hiện chăm sóc cho NB |
39(42.4%) |
|
Bước 3: Nhân viên thông báo thời gian sẽ thực hiện, thời gian chờ mỗi khi chăm sóc, hướng dẫn cho NB |
28(30.4%) |
|
Bước 4: Nhân viên có giải thích rõ quy trình/cách tiến hành khi thực hiện chăm sóc cho NB, Nhân viên hướng dẫn nhận biết dấu hiệu bất thường và giải thích rõ khi được NB hỏi |
82(89.1%) |
|
Bước 5: Nhân viên nói cảm ơn sau khi hoàn tất chăm sóc cho NB |
8(8.7%) |
|
Thực hành chung lượt giao tiếp theo AIDET |
0(0%) |
Nhận xét: Trong 5 bước thì bước 5 có tỷ lệ đạt thấp nhất (8,7%), cao nhất là bước 4 (89,1%).
Bảng 3.5: Phân bố nhân viên y tế theo mức độ thực hành giao tiếp áp dụng mô hình AIDET sau can thiệp T1(n=92)
|
NỘI DUNG |
Đạt n(%) |
|
Bước 1: Nhân viên thực hiện chào hỏi mỗi khi tiếp xúc và trước khi chăm sóc NB với xưng hô bằng tên riêng một cách lịch sự |
78(84.4%) |
|
Bước 2: Nhân viên giới thiệu tên rõ và vị trí/chức vụ trước khi thực hiện chăm sóc cho NB |
76(82.6%) |
|
Bước 3: Nhân viên thông báo thời gian sẽ thực hiện, thời gian chờ mỗi khi chăm sóc, hướng dẫn cho NB |
70(76.1%) |
|
Bước 4: Nhân viên có giải thích rõ quy trình/cách tiến hành khi thực hiện chăm sóc cho NB, Nhân viên hướng dẫn nhận biết dấu hiệu bất thường và giải thích rõ khi được NB hỏi |
89(96.7%) |
|
Bước 5: Nhân viên nói cảm ơn sau khi hoàn tất chăm sóc cho NB |
44(47.8%) |
|
Thực hành chung lượt giao tiếp theo AIDET |
18(19,6%) |
Nhận xét: Sau can thiệp ở thời điểm T1, tỷ lệ đạt chung của cuộc giao tiếp tăng lên là 19,6%. Tỷ lệ đạt các bước dao động từ 47,8% (Bước 5) – 89% (Bước 4).
Bảng 3.6: Phân bố nhân viên y tế theo mức độ thực hành giao tiếp áp dụng mô hình AIDET sau can thiệp T2(n=92)
|
Đạt n(%) |
|
|
Bước 1: Nhân viên thực hiện chào hỏi mỗi khi tiếp xúc và trước khi chăm sóc NB với xưng hô bằng tên riêng một cách lịch sự |
91(99.9%) |
|
Bước 2: Nhân viên giới thiệu tên rõ và vị trí/chức vụ trước khi thực hiện chăm sóc cho NB |
85(92.4%) |
|
Bước 3: Nhân viên thông báo thời gian sẽ thực hiện, thời gian chờ mỗi khi chăm sóc, hướng dẫn cho NB |
89(96.7%) |
|
Bước 4: Nhân viên có giải thích rõ quy trình/cách tiến hành khi thực hiện chăm sóc cho NB, Nhân viên hướng dẫn nhận biết dấu hiệu bất thường và giải thích rõ khi được NB hỏi |
92(100%) |
|
Bước 5: Nhân viên nói cảm ơn sau khi hoàn tất chăm sóc cho NB |
71(77,2%) |
|
Thực hành chung lượt giao tiếp theo AIDET |
68(73,9) |
Nhận xét: Sau can thiệp ở thời điểm T2, tỷ lệ đạt thực hành chung đã tăng gần gấp 4 so với T2 là 73,9%. Tỷ lệ đạt các bước dao động từ 77,2% (Bước 5) – 100% (Bước 4)
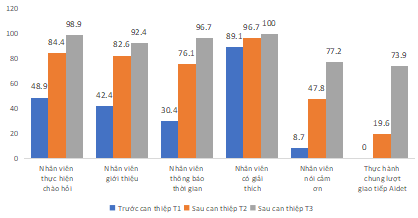
Biểu đồ 2: Sự thay đổi về tỷ lệ thực hành đạt từng tiêu chí theo mô hình AIDET trước và sau can thiệp
Nhận xét: Tỷ lệ đạt chung sau can thiệp ở thời điểm T2 tăng từ 0% đến 73,9% so với trước can thiệp T1, các bước cụ thể từ bước 1 đến bước 5 đều tăng tỷ lệ đạt sau 6 tháng can thiệp T2.
Bảng 3.7: Sự thay đổi trong giao tiếp theo mô hình AIDET trước và sau can thiệp (n=92)
|
|
Trước can thiệp (T1) Mean ±SD |
Sau can thiệp lần 1 (T2) Mean ±SD |
Sau can thiệp lần 2 (T3) Mean ±SD |
p* |
|
Điểm trung bình thực hành chung mô hình AIDET |
2,2 ± 0,76 |
3,88 ± 0,76 |
4,65 ± 0,65 |
<0,001 |
*Friedman Test
Nhận xét: Điểm trung bình thực hành giao tiếp chung theo mô hình AIDET của nhân viên y tế sau can thiệp ở các thời điểm T1,T2 đều tăng so với trước can thiệp T0, cụ thể là tại T0 (2,2 ± 0,76), các thời điểm T1,T2 có điểm trung bình lần lượt là 3,88 ± 0,76, 4,65 ± 0,65 . Sự khác biệt giữa các thời điểm có ý nghĩa thống kê với p < 0,001.
3.2.Tỷ lệ hài lòng của người bệnh về giao tiếp của nhân viên y tế trước và sau can thiệp
Bảng 3.8: Phân bố người bệnh theo mức độ hài lòng về giao tiếp của nhân viên y tế với người bệnh trước can thiệp T0 (n=92)
|
NỘI DUNG |
Không hài lòng n(%) |
Bình thường n(%) |
Hài lòng n(%) |
|
Hài lòng về cách chào hỏi của NVYT |
42(45.7%) |
30(32.6%) |
20(21.7%) |
|
Nhân viên giới thiệu tên rõ và vị trí/chức vụ trước khi thực hiện chăm sóc cho NB |
23(25%) |
58(63%) |
11(12%) |
|
Hài lòng về thái độ của NVYT |
8(8.7%) |
65(70.7%) |
19(20.7%) |
|
Hài lòng khi được NVYT có giải thích rõ quy trình/cách tiến hành khi thực hiện chăm sóc cho NB. |
23(25%) |
62(67.4%) |
7(7.6%) |
|
Hài lòng về năng lực chuyên môn |
7(7.6%) |
59(64.1%) |
26(28.3%) |
|
Hài lòng chung về lượt giao tiếp |
37(40.2%) |
48(52.2%) |
7(7.6%) |
Nhận xét: Trước can thiệp, tỷ lệ NB hài lòng về lượt giao tiếp chiếm 7,6%, trong các nội dung cụ thể đánh giá sự hài lòng của người bệnh thì nội dung về năng lực chuyên môn y tế chiếm tỷ lệ hài lòng cao nhất (26%), thấp nhất là về việc giải thích rõ quy trình (7,6%).
Bảng 3.9: Phân bố người bệnh theo mức độ hài lòng về giao tiếp của nhân viên y tế với người bệnh sau can thiệp T1 (n=92)
|
NỘI DUNG |
Không hài lòng n(%) |
Bình thường n(%) |
Hài lòng n(%) |
|
Hài lòng về cách chào hỏi của NVYT |
4(4.3%) |
25(27.2%) |
63(68.5%) |
|
Nhân viên giới thiệu tên rõ và vị trí/chức vụ trước khi thực hiện chăm sóc cho NB |
6(6.5%) |
38(41.3%) |
48(52.2%) |
|
Hài lòng về thái độ của NVYT |
0(0%) |
41(46.6%) |
51(55.4%) |
|
Hài lòng khi được NVYT có giải thích rõ quy trình/cách tiến hành khi thực hiện chăm sóc cho NB. |
3(3.3%) |
43(46.7%) |
46(50%) |
|
Hài lòng về năng lực chuyên môn |
0(0%) |
33(35.9%) |
59(64.1%) |
|
Hài lòng chung về lượt giao tiếp |
1(1.1%) |
37(40.2%) |
54(59.7%) |
Nhận xét: Sau can thiệp T1, tỷ lệ NB hài lòng về lượt giao tiếp đã tăng lên đáng kể so với trước can thiệp T0 cụ thể là 59,7% NB hài lòng chung, trong các nội dung cụ thể đánh giá sự hài lòng của người bệnh trong lần can thiệp này thì nội dung về cách chào hỏi của NVYT chiếm tỷ lệ hài lòng cao nhất (68,5%), thấp nhất vẫn là giải thích rõ quy trình (50,0%).
Bảng 3.10: Phân bố người bệnh theo mức độ hài lòng về giao tiếp của nhân viên y tế với người bệnh sau can thiệp T2 (n=92)
|
NỘI DUNG |
Không hài lòng n(%) |
Bình thường n(%) |
Hài lòng n(%) |
|
Hài lòng về cách chào hỏi của NVYT |
0(0,0) |
21(22.8%) |
71(78.2%) |
|
Nhân viên giới thiệu tên rõ và vị trí/chức vụ trước khi thực hiện chăm sóc cho NB |
0(0,0) |
17(18.5%) |
75(81.5%) |
|
Hài lòng về thái độ của NVYT |
0(0,0) |
13(14.1%) |
79(85.9%) |
|
Hài lòng khi được NVYT có giải thích rõ quy trình/cách tiến hành khi thực hiện chăm sóc cho NB. |
0(0,0) |
12(13%) |
80(87%) |
|
Hài lòng về năng lực chuyên môn |
0(0,0) |
1(1.1%) |
91(98.9%) |
|
Hài lòng chung về lượt giao tiếp |
0(0,0) |
3(3.3%) |
89(96.7%) |
Nhận xét: Sau can thiệp T2, có 96,7% NB đều hài lòng chung về lượt giao tiếp, trong các nội dung cụ thể đánh giá sự hài lòng của người bệnh thì nội dung về năng lực chuyên môn chiếm tỷ lệ hài lòng cao nhất (98,9%), thấp nhất là chào hỏi của NVYT (78,2%).
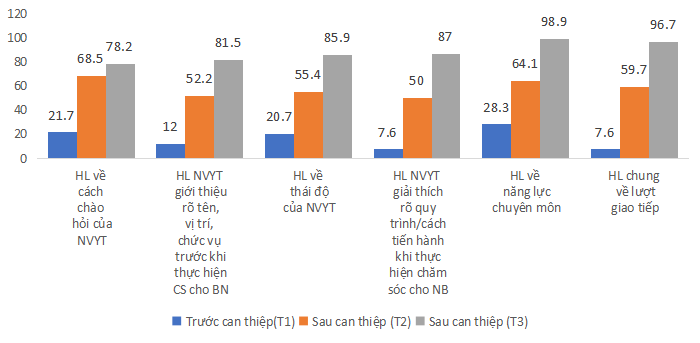
Biểu đồ 3: Tỷ lệ sự hài lòng của người bệnh theo AIDET trước và sau can thiệp
Nhận xét: Trước can thiệp HL chung của lượt giao tiếp chỉ đạt 7,6%, sau can thiệp ở thời điểm T1,T2 đạt lần lượt là 59,7% và 96,7%.
Bảng 3.11: Sự khác nhau về sự hài lòng của người bệnh theo AIDET trước và sau can thiệp
|
NỘI DUNG |
Trước can thiệp (T1) Mean ±SD |
Sau can thiệp lần 3 (T2) Mean ±SD |
Sau can thiệp lần 3 (T3) Mean ±SD |
P Friedman Test |
|
Điểm trung bình về sự hài lòng chung của người bệnh về cuộc giao tiếp |
4,78 ± 1,29 |
7,76 ± 1,26 |
9,3 ± 0,76 |
<0,001 |
Nhận xét: Điểm trung bình về sự hài lòng chung của NB về cuộc giao tiếp đã tăng đều từ thời điểm T0,T1,T2 theo thứ tự lần lượt là: 4,78 ± 1,29, 7,76 ± 1,26, 9,3 ± 0,76. Sự khác biệt giữa các thời điểm có ý nghĩa thống kê với p <0,001
CHƯƠNG 4: BÀN LUẬN
4.1.Hiệu quả thực hành giao tiếp của nhân viên y tế trước và sau áp dụng mô hình AIDET
4.1.1.Đặc điểm chung của đối tượng nghiên cứu
Kết quả nghiên cứu cho thấy đội ngũ nhân viên y tế (NVYT) tham gia nghiên cứu có độ tuổi trung bình là 36,98 ± 6,08 tuổi, với tỷ lệ nữ giới chiếm đa số (82,4%) và 95,7% có thâm niên công tác trên 5 năm. Đây là lực lượng lao động đang ở độ chín về nghề nghiệp, có sự ổn định và kinh nghiệm lâm sàng. Đặc điểm này có nét tương đồng với nghiên cứu của Võ Thành Toàn và cộng sự (2023) về thực trạng giao tiếp tại các khoa cận lâm sàng , cũng như nghiên cứu của Lê Thị Dịu (2024) tại huyện Yên Định, phản ánh đặc thù nhân lực ngành y tế thường có thâm niên và tỷ lệ nữ cao[3],[14]. Kết quả này hoàn toàn phù hợp với thực tế, bởi đa số điều dưỡng là nữ giới, bởi đây và công việc yêu cầu sự tỉ mỉ, cẩn thận, chỉn chu, khéo léo của người phụ nữ.
4.1.2.Đặc điểm về công việc của nhân viên y tế
Về điều kiện làm việc, 100% đối tượng nghiên cứu đều phải trực đêm và giao tiếp với trên 10 người bệnh/ngày. Áp lực công việc này là một thách thức lớn. Nghiên cứu của chúng tôi ghi nhận rào cản lớn nhất trong giao tiếp là "thiếu sự hợp tác của người bệnh và người nhà" (40,2%) và "thiếu thời gian giao tiếp" (29,3%). Kết quả này phù hợp với nhận định của Nguyễn Ngọc Hạnh và cộng sự (2021) khi tìm hiểu về các yếu tố ảnh hưởng đến giao tiếp ứng xử, trong đó áp lực thời gian và sự quá tải bệnh nhân là những nguyên nhân hàng đầu làm giảm chất lượng tương tác. Đáng chú ý, dù áp lực cao nhưng 96,7% nhân viên vẫn yêu thích công việc, tuy nhiên có tới 53,3% chưa hài lòng về thu nhập, đây là yếu tố cần được quan tâm để duy trì động lực làm việc lâu dài. Thực tế đây là vấn đề nan giải đối với nhân viên y tế, một ngành yêu cầu cương độ làm việc cao, yêu cầu về nghề nghiệp khắt nghe nhưng mức thu nhập lại chưa tương xứng[11].
Hằng ngày, số lượng NB mà nhân viên y tế cần cần giao tiếp ≤ 10 người là chủ yếu chiếm tỷ lệ 90,0% , tất cả ĐTNC đều yêu thích công việc hiện tại, hơn nửa ĐTNC hài lòng về mức thu nhập hiện tại (56,0%). Như vậy có tới 44% chưa cảm thấy hài lòng về mức thu nhập, có thể mức thu nhập chưa đáp ứng được nhu cầu sinh hoạt của NVYT, cũng như họ chưa thấy mức thu nhập xứng đáng với công sức đã bỏ ra. Thực tế đây là vấn đề nan giải đối với nhân viên y tế, một ngành yêu cầu cương độ làm việc cao, yêu cầu về nghề nghiệp khắt nghe nhưng mức thu nhập lại chưa tương xứng.
Chủ yếu ĐTNC có thâm niên công tác ≥ 5 năm (95,7%), kết quả này cho thấy hầu hết ĐTNC đã tham gia làm việc lâu dài, đã có kinh nghiệm nhất định về lĩnh vực chuyên môn họ đang thực hiện. Điều này cũng là cơ sở để người bệnh cảm thấy yên tâm khi tiếp nhận dịch vụ từ cơ sở y tế.
4.1.3.Hiệu quả thực hành giao tiếp theo mô hình AIDET trước và sau can thiệp
Những năm gần đây, giao tiếp giữa nhân viên y tế và người bệnh luôn được xã hội và cộng đồng trong nước cũng như quốc tế quan tâm. Các cơ sở y tế luôn mong muốn mang lại chất lượng dịch vụ tốt nhất, hướng tới sự hài lòng của người bệnh. Chính vì vậy, việc áp dụng một mô hình giao tiếp đơn giản, dễ thuộc, dễ nhớ, dễ ứng dụng là điều cần thiết. Mô hình AIDET là mô hình được áp dụng rộng rãi khi thực hiện giao tiếp giữa nhân viên y tế và người bệnh bởi những lợi thế vượt trội được kể trên.
Bệnh viện Phụ sản Thanh Hóa cũng đã tiếp cận và áp dụng mô hình tại tất cả các khoa trong Bệnh viện. Chúng tôi đã tiến hành tập huấn và triển khai áp dụng đồng thời tại tất cả các khoa có giao tiếp với người bệnh và tiến hành kiểm tra giám sát nhắc nhở trực tiếp nhân viên y tế khi tham gia nghiên cứu này. Tuy nhiên kết quả áp dụng thực tế của các khoa phòng, đặc biệt các khoa lâm sàng qua nghiên cứu chưa được cao. Có 92/257(35,8%) NVYT thuộc 13 khoa Lâm sàng được đánh giá chưa tuân thủ thực hiện đúng 5 bước thực hành giao tiếp Aidet. Nghiên cứu này của chúng tôi tiến hành can thiệp trên 92 NVYT chưa đạt thực hành Aidet, lấy số liệu tại 3 thời điểm, ngay trước buổi can thiệp tập huấn (T0), sau can thiệp lần một 3 tháng (T1) và sau can thiệp 6 tháng (T2). Kết quả nghiên cứu của chúng tôi cho thấy:
Hình ảnh nhân viên bệnh viện trước và sau can thiệp:
Trước can thiệp (T0): Tỷ lệ đạt chuẩn về các tiêu chí hình ảnh NVYT dao động từ 28,3% đến 91,3%. Điều này cho thấy sự thiếu đồng bộ và chuẩn mực trong việc duy trì hình ảnh cá nhân và môi trường làm việc. Ví dụ, việc đảm bảo trang phục sạch sẽ, gọn gàng đã đạt tỷ lệ tương đối cao (có thể đã là quy định bắt buộc), nhưng các yếu tố chi tiết hơn có thể chưa được chú trọng.
Sau can thiệp (T1 và T2): Sau quá trình đào tạo và giám sát, tỷ lệ đạt của tất cả các tiêu chí hình ảnh đều tăng mạnh mẽ, đạt từ 95,5% đến 100%. Sự cải thiện này cho thấy can thiệp giáo dục có hiệu quả rất cao trong việc củng cố các hành vi dễ quan sát và dễ chuẩn hóa như:
Trang phục và tác phong: Tỷ lệ đạt tuyệt đối về trang phục gọn gàng, sạch sẽ.
Thái độ chuyên nghiệp: Tăng cường việc duy trì thái độ thân thiện, cởi mở.
Theo mô hình AIDET, hình ảnh chuyên nghiệp (bao gồm tác phong, trang phục, và thái độ) là yếu tố đầu tiên tạo dựng sự tin tưởng. Việc tỷ lệ đạt tiêu chí hình ảnh tăng lên 100% ở T3 chứng tỏ NVYT đã ý thức được tầm quan trọng của việc phi ngôn ngữ (Non-verbal communication) trong tương tác với người bệnh.
Sự cải thiện đồng bộ các yếu tố hình ảnh này tương đồng với các nghiên cứu của Nguyễn Thị Minh Hà (2023) và Đinh Thị Thúy (2023). Các nghiên cứu này đều nhấn mạnh rằng các chương trình đào tạo chuyên sâu về giao tiếp thường bắt đầu bằng việc chuẩn hóa hình ảnh và thái độ làm việc, vì đây là những yếu tố dễ định hình và giám sát nhất[4],[9] .
Sự thay đổi về tỷ lệ thực hành đạt từng tiêu chí theo mô hình AIDET trước và sau can thiệp lần 2:
Trước can thiệp, tỷ lệ thực hành đạt chuẩn chung của một lượt giao tiếp theo mô hình AIDET là 0%. Điểm trung bình thực hành rất thấp, chỉ đạt 2,2 ± 0,76. Tỷ lệ này cho thấy trước khi được tập huấn và giám sát bài bản, ĐTNC chưa áp dụng đồng bộ một quy chuẩn giao tiếp nào, đặc biệt là các tiêu chí chi tiết của AIDET.
Sau 6 tháng can thiệp (T2), tỷ lệ thực hành đạt chuẩn chung đã tăng vọt lên 73,9%, và điểm trung bình thực hành đạt 4,65 ± 0,65. Sự khác biệt về điểm trung bình giữa T0 và T2 là có ý nghĩa thống kê sâu sắc (p < 0,001).
Kết quả này khẳng định tính hiệu quả của phương pháp can thiệp giáo dục lặp lại và giám sát liên tục, tương đồng với các nghiên cứu trong nước về AIDET. Nghiên cứu của Nguyễn Thị Minh Hà và cộng sự (2023) tại Ninh Bình và Đinh Thị Thúy và cộng sự (2023) đều ghi nhận sự gia tăng đáng kể về khả năng thực hành giao tiếp của điều dưỡng viên sau khi áp dụng mô hình AIDET và các can thiệp tương đương. Điều này cho thấy AIDET là một công cụ chuẩn hóa hành vi phù hợp với bối cảnh thực hành lâm sàng tại Việt Nam.[4],[9]
Bước "Giải thích rõ quy trình/cách tiến hành" (Bước 4) có tỷ lệ đạt cao nhất, tăng từ 89,1% lên mức tuyệt đối 100% tại T2. Điều này cho thấy NVYT dễ dàng tiếp thu và áp dụng các kỹ năng liên quan đến khía cạnh chuyên môn, an toàn người bệnh, và được coi là ưu tiên hàng đầu.
Bước "Cảm ơn" (Bước 5) có tỷ lệ đạt thấp nhất ban đầu (8,7% tại T0) và vẫn là bước có tỷ lệ đạt thấp nhất tại T2 (77,2%), gợi ý rằng các kỹ năng mềm cần nhiều thời gian để hình thành thói quen hơn là các kỹ năng cứng. Điều này cho thấy văn hóa "Cảm ơn" sau khi kết thúc quy trình chăm sóc thường bị bỏ quên trong thực hành lâm sàng thường quy. Nghiên cứu của Trần Lệ Yên và cộng sự (2022) tại Trường Đại học Đông Á cũng chỉ ra rằng khi khảo sát sinh viên điều dưỡng, nơi các kỹ năng chào hỏi và cảm ơn thường đạt điểm thấp hơn phần giải thích chuyên môn[10].
Kết quả nghiên cứu của chúng tôi về hiệu quả của AIDET cũng phù hợp với xu hướng chung trên thế giới. Nghiên cứu của Kun Fu và cộng sự (2020) đã chứng minh rằng việc áp dụng AIDET cải thiện đáng kể năng lực giao tiếp và chất lượng chăm sóc của điều dưỡng. Tương tự, Yang H và cộng sự (2023) cũng chỉ ra AIDET là một công cụ hữu hiệu trong việc chuẩn hóa giao tiếp bác sĩ - bệnh nhân [6],[7].
4.2.Tỷ lệ hài lòng của người bệnh về giao tiếp của nhân viên y tế trước và sau can thiệp
Trước Can thiệp (T0): Tỷ lệ người bệnh hài lòng chung về lượt giao tiếp rất thấp, chỉ đạt 7,6%. Điểm trung bình hài lòng là 4,78 ± 1,29 điểm. Điều này cho thấy trước khi can thiệp, chất lượng giao tiếp và trải nghiệm của người bệnh chưa được chú trọng, hoặc quy trình giao tiếp chưa được chuẩn hóa.
Sau Can thiệp (T2): Tỷ lệ hài lòng chung tăng vọt lên mức ấn tượng 96,7%. Điểm trung bình hài lòng tăng lên 9,3 ± 0,76 điểm. Sự khác biệt về điểm trung bình này là có ý nghĩa thống kê sâu sắc (p <0,001).
Kết quả này khẳng định rõ ràng mối quan hệ nhân quả giữa việc áp dụng chuẩn giao tiếp AIDET và sự gia tăng hài lòng của người bệnh. Nó hoàn toàn phù hợp với nhận định của Nguyễn Thị Ánh Nhung (2019) về hiệu quả can thiệp giao tiếp của điều dưỡng thông qua sự hài lòng của người bệnh[12].
Mức tăng tỷ lệ hài lòng từ 7,6% lên 96,7% là một minh chứng mạnh mẽ cho thấy việc chuẩn hóa hành vi NVYT đã tác động trực tiếp và tích cực đến cảm nhận của người bệnh, một điểm tương đồng với các nghiên cứu của Carolina Uranga và cộng sự (2024) về vai trò của giao tiếp trong việc nâng cao trải nghiệm chăm sóc sức khỏe[13].
Sự hài lòng của người bệnh theo từng tiêu chí
Sự hài lòng của người bệnh được cải thiện trên mọi khía cạnh, nhưng mức độ hài lòng có sự khác biệt giữa các tiêu chí:
Hài lòng về Năng lực Chuyên môn (T0: 1,1% → T2: 98,9%): Tiêu chí này đạt tỷ lệ hài lòng cao nhất (98,9%) tại T3. Mặc dù AIDET là mô hình giao tiếp, nhưng việc nhân viên thực hiện tốt các bước Giới thiệu (Introduce) và Giải thích (Explanation) đã làm tăng sự tin tưởng của người bệnh vào năng lực chuyên môn của họ. Điều này được chứng minh qua kết quả thực hành 100% của NVYT ở Bước Giải thích. Kết quả này cũng phù hợp với đánh giá của Katsaliaki K (2022), người chỉ ra rằng giao tiếp rõ ràng và tự tin của nhân viên y tế là yếu tố then chốt củng cố niềm tin và sự hài lòng về chất lượng dịch vụ.
Hài lòng khi được Giải thích rõ quy trình (T0: 7,6% → T2: 87,0%): Sự hài lòng về việc được giải thích quy trình tăng lên đáng kể (87,0% tại T2). Trước can thiệp, tiêu chí này có tỷ lệ hài lòng thấp nhất (7,6%), nhưng sau can thiệp, nó đã được cải thiện mạnh mẽ. Điều này cho thấy người bệnh đánh giá rất cao việc được chủ động cung cấp thông tin về những gì sẽ xảy ra, giúp họ giảm lo âu và tăng cường sự hợp tác.
Hài lòng về Cách Chào hỏi (T0: 1,1% → T2: 78,2%): Tiêu chí "Chào hỏi" có tỷ lệ hài lòng thấp nhất tại T2 (78,2%). Mặc dù tỷ lệ này đã tăng so với T0, nhưng việc nó vẫn thấp nhất trong các tiêu chí hài lòng phản ánh tính chất không bền vững của các hành vi giao tiếp mang tính nghi thức trong môi trường làm việc bận rộn. Kết quả này phản ánh đúng việc Bước Cảm ơn cũng là bước NVYT thực hiện đạt thấp nhất. Nó cho thấy cả NVYT và người bệnh đều có xu hướng dễ dàng bỏ qua các nghi thức xã giao như chào hỏi và cảm ơn khi áp lực công việc cao, một điểm cần được cải thiện trong các kế hoạch đào tạo tiếp theo.
Tóm lại, sự thay đổi về mức độ hài lòng của người bệnh có tính thuyết phục cao, khẳng định sự thành công của đề tài trong việc liên kết hành vi NVYT và chất lượng dịch vụ, củng cố thêm cho các nghiên cứu của Võ Thành Toàn (2023) và Lê Thị Dịu (2024) về vai trò của giao tiếp trong bối cảnh y tế tại Thanh Hóa và Việt Nam[3],[14].
Trên thế giới, theo tác giả Yang H đã tiến hành nghiên cứu về chủ đề “Việc thực hiện và đánh giá hiệu quả của phương thức giáo dục sức khỏe truyền thông chuẩn AIDET theo lý thuyết đạt được mục tiêu của King. Kết quả nghiên cứu cho thấy, sử dụng mô hình giáo dục sức khỏe truyền thông chuẩn AIDET theo lý thuyết King về đạt được mục tiêu trong giao tiếp điều dưỡng-bệnh nhân có lợi cho việc thiết lập nhanh chóng mối quan hệ điều dưỡng-bệnh nhân hài hòa và tin cậy giữa phụ nữ mang thai và điều dưỡng, giúp phụ nữ mang thai và điều dưỡng cùng nhau thúc đẩy việc thiết lập và thực hiện các mục tiêu giáo dục sức khỏe, giúp cải thiện sự chấp nhận của phụ nữ mang thai đối với thông tin liên quan đến chẩn đoán trước sinh can thiệp, giáo dục sức khỏe và quy trình đi bộ vào ngày phẫu thuật. Nó giúp nâng cao hiệu quả của giáo dục sức khỏe và sự hài lòng, giảm sự không chắc chắn của phụ nữ mang thai về bệnh tật, sự không quen thuộc của họ với môi trường phẫu thuật và quy trình phẫu thuật, và sự lo lắng trước phẫu thuật của họ’’ [7].
4.3.Bàn luận về hạn chế của nghiên cứu
Bên cạnh những kết quả đạt được, nghiên cứu cần nhìn nhận một số hạn chế:
Thứ nhất, việc đánh giá sự hài lòng không thực hiện trên cùng một người bệnh ở các thời điểm (do đặc thù bệnh nhân ra viện), dẫn đến khả năng sai số do đặc tính cá thể.
Thứ hai, cỡ mẫu còn khiêm tốn (n=92) và chịu ảnh hưởng biến động nhân sự (ốm đau, học tập) trong thời gian dài.
Thứ ba, nghiên cứu tập trung can thiệp vào nhóm đối tượng thực hành chưa đạt ban đầu, do đó chưa phản ánh được bức tranh toàn cảnh của toàn bộ nhân viên bệnh viện.
CHƯƠNG 5. KẾT LUẬN
Nghiên cứu can thiệp giáo dục một nhóm có so sánh trước sau nhằm đánh giá hiệu quả áp dụng mô hình AIDET tại các khoa lâm sàng Bệnh viện Phụ sản Thanh Hóa đã đạt được các mục tiêu đề ra và cho thấy những kết quả tích cực, có ý nghĩa thống kê.
5.1.Hiệu quả về thực hành giao tiếp của nhân viên y tế (NVYT) trước và sau khi can thiệp
Nghiên cứu đã chứng minh tính hiệu quả của can thiệp giáo dục đối với việc thay đổi hành vi thực hành giao tiếp của NVYT theo mô hình AIDET:
Trước can thiệp (T0): Tỷ lệ thực hành đạt chuẩn chung của một lượt giao tiếp theo mô hình AIDET là 0%. Điểm trung bình thực hành là 2,2 ± 0,76.
Sau can thiệp 6 tháng (T2): Tỷ lệ thực hành đạt chuẩn chung tăng lên đáng kể, đạt 73,9%. Điểm trung bình thực hành tăng lên 4,65 ± 0,65.
Sự cải thiện có ý nghĩa thống kê: Sự khác biệt về điểm trung bình thực hành giữa các thời điểm trước và sau can thiệp là có ý nghĩa thống kê với p < 0,001.
Các bước thực hành cụ thể: Bước "Giải thích rõ quy trình/cách tiến hành" đạt tỷ lệ cao nhất là 100% tại T36. Bước "Cảm ơn" (Bước 5) có tỷ lệ đạt thấp nhất ban đầu (8,7% tại T0) và vẫn là bước có tỷ lệ đạt thấp nhất tại T2 (77,2% ), nhưng đã có sự cải thiện lớn.
5.2. Hiệu quả về sự hài lòng của người bệnh trước và sau khi can thiệp
Sự cải thiện trong thực hành giao tiếp của NVYT đã tác động trực tiếp và rõ rệt đến mức độ hài lòng của người bệnh:
Trước can thiệp (T1): Tỷ lệ người bệnh hài lòng chung về lượt giao tiếp rất thấp, chỉ đạt 7,6%. Điểm trung bình hài lòng là 4,78 ± 1,29.
Sau can thiệp 6 tháng (T3): Tỷ lệ người bệnh hài lòng chung tăng mạnh, đạt 96,7%. Điểm trung bình hài lòng là 9,3 ± 0,76.
Sự cải thiện có ý nghĩa thống kê: Sự khác biệt về điểm trung bình hài lòng giữa các thời điểm là có ý nghĩa thống kê với p < 0,001
Nội dung hài lòng cao nhất tại T3: Sự hài lòng về "Năng lực chuyên môn" đạt mức cao nhất (98,9%).
KHUYẾN NGHỊ
Dựa trên kết quả nghiên cứu, để duy trì và nâng cao hơn nữa hiệu quả áp dụng mô hình AIDET, đề tài xin đưa ra các kiến nghị sau:
Đối với Ban Giám đốc Bệnh viện Phụ sản Thanh Hóa
Tăng cường đào tạo liên tục: Xây dựng kế hoạch đào tạo lại, đào tạo nhắc lại về mô hình AIDET ít nhất 2 lần/năm cho toàn bộ NVYT lâm sàng, đặc biệt tập trung vào việc hình thành thói quen ở Bước 5 (Cảm ơn).
Chuẩn hóa và giám sát: Thiết lập các tiêu chuẩn đánh giá/kiểm soát chất lượng giao tiếp (có thể sử dụng hình thức bệnh nhân giả định hoặc quan sát định kỳ) tại các khoa lâm sàng, đưa việc thực hành AIDET vào tiêu chí thi đua hoặc đánh giá năng lực định kỳ của NVYT.
Cải thiện môi trường làm việc: Cân nhắc các giải pháp hỗ trợ NVYT giảm tải áp lực công việc, đặc biệt là giảm số lượng bệnh nhân giao tiếp trong một ca làm việc và xem xét cải thiện các chính sách đãi ngộ liên quan đến mức thu nhập để tăng sự hài lòng và động lực cống hiến cho nhân viên.
Đối với các Khoa Lâm sàng
Tạo môi trường thực hành: Lãnh đạo khoa cần tạo điều kiện để NVYT dễ dàng thực hiện AIDET, chẳng hạn như bố trí thời gian giao tiếp phù hợp hơn và khuyến khích đồng nghiệp giám sát chéo, nhắc nhở nhau thực hiện các bước giao tiếp.
Đối phó với rào cản: Tổ chức các buổi huấn luyện kỹ năng xử lý tình huống giao tiếp với người bệnh và người nhà không hợp tác, vì đây là rào cản lớn nhất được ghi nhận (40,2%).
Đối với các nghiên cứu tiếp theo
Nghiên cứu tiếp theo nên được thiết kế dưới dạng nghiên cứu can thiệp ngẫu nhiên có nhóm đối chứng để loại bỏ sai số do đặc tính cá thể, từ đó nâng cao tính khách quan và khả năng ngoại suy của kết quả.
TÀI LIỆU THAM KHẢO
- Nguyễn Văn Hiến, Lê Thị Hòa (2020), Giáo trình kỹ năng giao tiếp dành cho cán bộ y tế, NXB y học.
- Bộ môn Điều dưỡng, Khoa KHSK, ĐH Thăng Long (2020). Giáo trình: Kỹ năng giao tiếp trong thực hành điều dưỡng.
- Võ Thành Toàn, Bùi Thị Tú Quyên và Võ Khánh Linh (2023), "Thực trạng giao tiếp của điều dưỡng, kỹ thuật viên với người bệnh tại các khoa cận lâm sàng", Tạp chí Y học Việt Nam. 530(1).
- Nguyễn Thị Minh Hà (2023), Đánh giá hiệu quả giao tiếp của Điều dưỡng sau khi áp dụng mô hình AIDET tại Bệnh viện Đa khoa tỉnh Ninh Nình, Tạp chí y học Việt Nam, tập 527, tr320-321
- Katsaliaki K. Evaluating patient and medical staff satisfaction from doctor-patient communication. Int J Health Care Qual Assur. 2022 Aug 4;ahead-of-print(ahead-of-print).
- Kun Fu, Shuping Li, Sufen Lu (2020), Application and effect evaluation on Acknowledge-Introduce-Duration-Explanation-Thank you (AIDET) communication mode in cataract daytime operation nursing, doi: 10.21037/aes.2020.03.01
- Yang H, Luo W, Du X, Guan Y, Peng W. The implementation and effect evaluation of AIDET standard communication health education mode under the King theory of goal attainment: A randomized control study. Medicine (Baltimore). 2023 Dec 1;102(48):e36083. doi:,
- Panchuay W, Soontorn T, Songwathana P. Exploring nurses' experiences in applying AIDET framework to improve communication skills in the emergency department: A qualitative study. Belitung Nurs J. 2023 Oct 26;9(5):464-470. doi: 10.33546/bnj.2789.
- Đinh Thị Thúy và các cộng sự. (2023), "ứng dụng mô hình aidet trong giao tiếp giữa điều dưỡng với người bệnh", Tạp chí Y Dược Thực hành 175(35), tr. 11-11.
- Trần Lệ Yên và cộng sự (2022), Khảo sát các yếu tố liên quan đến thực hành giao tiếp của sinh viên điều dưỡng Trường Đại học Đông Á theo mô hình AIDET khi thực tập tại Bệnh viện, Tạp chí Khoa học Đại học Đông Á, tập 1 số 4, tr28-41
- Nguyễn Ngọc Hạnh và cộng sự (2021), Thực trạng và một số yếu tố ảnh hưởng đến giao tiếp ứng xử giữa bác sĩ và người bệnh tại khoa Khám bệnh, bệnh viện Nhân Dân Gia Định năm 2021, Tạp chí Khoa học Nghiên cứu Sức khỏe và Phát triển (Tập 06, Số 03-2022)
- Nguyễn Thị Ánh Nhung (2019), Hiệu quả can thiệp giao tiếp của điều dưỡng thông qua sự haì lòng của người bệnh, Chuyên đề điều dưỡng Kỹ thuật y học,Tạp chí Y học Thành phố Hồ chí Minh, tập 23, số 5, năm 2019, tr272-
- Carolina Uranga (2024), "Enhancing the Nurse-Patient Communication and Patient Satisfaction".
- Lê Thị Dịu và cộng sự (2024). Đánh giá hiệu quả giao tiếp của nhân viên y tế khi áp dụng mô hình aidet tại các khoa lâm sàng Bệnh viện Đa khoa huyện Yên Định, Thanh Hóa năm 2024. Tạp Chí Khoa học Điều dưỡng, 7(06), 168–176.
Chủ nhiệm đề tài : BS CKI Trần Đình Tài
Thư ký đề tài : ĐD CKI Lê Thị Cẩm Tú
Thành Viên : BS CKII Mai Quang Trung
ThS Nguyễn Xuân Sang
ThS Lê Thị Quỳnh Nga
ĐDCKI Lê Thị Hợp
ĐDCKI Nguyễn Thanh Nga
CN Phạm Phương Hảo
Tin mới
-
Trong thế giới dinh dưỡng, nếu Omega-3, 6, 9 đã quá quen thuộc thì Omega-5 (Axit Punicic) mới...12/05/2026 16:14
-
3 công thức matcha ít calo dễ làm tại nhà
Matcha không chỉ là thức uống “hot trend” mà còn được nhiều người yêu thích nhờ hương vị...12/05/2026 16:17 -
Chuyên gia cảnh báo nguy cơ rối loạn lo âu, trầm cảm do áp lực thi cử ở học sinh
Kỳ thi chuyển cấp và tốt nghiệp THPT đang đến gần, nhiều học sinh rơi vào trạng thái...12/05/2026 16:12 -
Những “chiến sĩ áo trắng” thầm lặng
Điều dưỡng - công việc nhiều vất vả, áp lực và đôi khi chưa được ghi nhận tương...12/05/2026 09:49 -
Ngày Quốc tế Điều dưỡng 12/5: Hiểu để thương, ghi nhận để gắn bó
Trong guồng quay hối hả của bệnh viện, nếu bác sĩ là người đưa ra phác đồ điều...12/05/2026 09:37 -
Đồng hành cùng hành trình đưa sân khấu thiếu nhi đến gần hơn với trẻ thơ
Đồng hành cùng “Xứ Sở Màn Nhung”, Mámì Bread Lab đã dành tặng những phần quà thiết thực...12/05/2026 09:33 -
Hơn 70 điều dưỡng tham gia Hội thi thời trang “Ước mơ xanh”
Chiều 11/5, Bệnh viện Đa khoa tỉnh tổ chức Hội thi trình diễn trang phục tái chế với...12/05/2026 09:10 -
Hành trình khám phá sân khấu qua buổi trải nghiệm “Nghe nghề, thử vai”
Buổi trải nghiệm “Nghe nghề, thử vai” diễn ra tại Nhà hát Tuổi trẻ Việt Nam thu hút...12/05/2026 09:08 -
Trao quyền cho điều dưỡng để cứu sống người bệnh
Đội ngũ điều dưỡng là lực lượng nòng cốt trong chăm sóc người bệnh và là một trụ...12/05/2026 08:29 -
Từ ngày 15/5, hành vi hành hung bác sĩ, y tá, điều dưỡng có thể bị xử phạt tới 40 triệu đồng
Căn cứ tại điểm g khoản 7 Điều 38 Nghị định 90/2026/NĐ-CP quy định, từ 15/05/2026, người có...11/05/2026 19:26 -
SẮP XẾP, KIỆN TOÀN BỘ MÁY: Đề xuất thành lập 2 Cục mới thuộc Bộ Y tế
Tiếp tục sắp xếp bộ máy, Bộ Y tế đề xuất tổ chức lại 2 đơn vị và...11/05/2026 15:33 -
Từ 15/5, cho mượn thẻ BHYT để khám chữa bệnh sẽ bị phạt đến 5 triệu đồng
Nghị định 90 về xử phạt vi phạm hành chính trong lĩnh vực y tế, có hiệu lực...11/05/2026 10:51 -
Đồng hành, chăm sóc người yếu thế tại Đắk Lắk
Hưởng ứng Ngày Quốc tế Điều dưỡng 12/5, sáng 10/5, tại Trung tâm Bảo trợ Xã hội và...11/05/2026 10:34 -
Từ thực tiễn lâm sàng đến nghiên cứu khoa học: Khoa Điều dưỡng NTTU kiến tạo nền tảng tri thức ứng dụng trong chăm sóc sức khỏe
NTTU – Với định hướng xóa bỏ ranh giới giữa lý thuyết và thực hành, khoa Điều dưỡng...11/05/2026 10:32





.jpg)